Two solutions of barium sulphate, 60 and 30% w/v, were compared with the "overflow" Bronchographic method. Two groups of eight healthy adult dogs of both sexes, weighing 7 to 18 kg were used for the study. The dogs were anaesthetised with thiopentone sodium 2% (20 mg/kg iv).
After intubation, each dog received contrast medium by a catheter connected
to a syringe, in a 9 ml dose.
Two series of two x-rays plates were taken in left lateral recumbent, 3 and
6 min after administering the contrast medium and in ventrodorsal projection,
30 sec. later.
The x-ray plates obtained were analysed and compared intra and inter group considering the advance speed of the contrast medium, the radiographic density and outlines. Adverse reactions were controlled.
Palabras claves: broncografía, perros.
Keys words: bronchography, dogs.
INTRODUCCION
La radiología es uno de los métodos más utilizados en determinar patologías torácicas. Su uso ha permitido establecer diagnósticos precoces no alcanzables por otros medios en Medicina Veterinaria (Douglas y Williamson, 1975). Avances en la interpretación de manifestaciones clínicas de procesos patológicos y el mejoramiento en métodos de tratamiento han creado la necesidad de mejorar la exactitud del diagnóstico (Gibbs, 1978; Thibaut y col., 1993).
Aunque puede obtenerse información de los tejidos blandos a partir de una radiografía simple de buena calidad, ciertas estructuras no se aprecian claramente porque son radiorrelucientes o están enmascaradas por otras; además el revestimiento interior (superficies mucosas) de órganos que contienen fluidos, no son accesibles porque son de igual densidad radiográfica que el fluido que contienen (Lane, 1989).
El estudio radiológico con medios de contraste apunta a hacer esas estructuras y órganos más visibles y bosquejar así su superficie mucosa apropiadamente (Lane, 1989). En el caso del sistema respiratorio la técnica usada es la broncografía, procedimiento radiográfico en el cual un medio radiopaco es introducido hacia el lumen del árbol bronquial para visualizar los detalles anatómicos y topográficos de las lesiones bronquiales (Ticer, 1975). Alternativamente se señala la broncoscopia para el diagnóstico de patologías del sistema respiratorio (Raw, 1986; Ettinger, 1989; Lane, 1989). Ambos métodos están restringidos a ciertos casos de dificultad diagnóstica en la clínica de pequeños animales.
Las indicaciones para la broncografía consideran la determinación de la extensión de bronquiectasias (Ettinger, 1975; Ticer, 1975; Carlson, 1977; Ficus, 1978; Kealy, 1979), permite además realizar el diagnóstico diferencial del tipo de bronquiectasia predominante: sacular o cilíndrica (Merck, 1970; Carlson, 1977). Estos hallazgos proporcionan al clínico una situación más precisa de la enfermedad, con lo cual surge una decisión o sugerencia con respecto al tratamiento (Ettinger, 1975).
La broncografía también es útil para evaluar el origen de las obstrucciones parciales o totales de las vías aéreas tales como: tumores, cuerpos extraños, constricciones (Ettinger, 1975; Ticer, 1975; Ficus, 1978; Lane, 1989) y nódulos de Oslerus osleri (Lane, 1989). Por otra parte, pueden también confirmarse o localizarse fístulas traqueales o bronquiales, abscesos, quistes y cavernas pulmonares (Ticer, 1975), desplazamiento de uno de los lóbulos (Douglas y Williamson, 1972); sirve también para demostrar la persistencia de cavernas residuales, después de terapias por infecciones pulmonares (Ticer, 1975). Además la bronquitis crónica puede ser evaluada al apreciar el grado de bronquiespasmo (Carlson, 1977). Finalmente es utilizada para identificar la normalidad de estructuras como por ejemplo un lóbulo pulmonar y anomalías semejantes a una dilatación bronquial, siendo una valiosa ayuda para el cirujano cuando está planificando una acción quirúrgica (Ticer, 1975).
La broncografía debe ser utilizada con precaución, ya que la introducción de cualquier material extraño hacia los pulmones puede comprometer la función respiratoria. La principal contraindicación es en animales con déficit de salud general, ya que se emplea anestesia profunda para introducir el medio de contraste y suprimir la tos que podría interferir con el procedimiento (Ticer, 1975).
El anestésico inhalante es ideal, ya que es esencial una rápida recuperación para inducir el reflejo tusígeno y así remover el medio de contraste tan rápidamente como sea posible (Ticer, 1975). Otra alternativa son los barbitúricos de acción ultracorta, que permiten un control adecuado del paciente pudiéndose aumentar el tiempo y profundidad de la anestesia con la adición de dosis de refuerzo (Thibaut y col., 1989). Entre los barbitúricos, el surital y pentotal sódico son los mejor tolerados por su suave y rápida inducción, menor toxicidad, fácil eliminación y carencia de efectos secundarios (Goodman y Gilman, 1982; Alexander, 1986; Booth, 1988).
El uso previo de sulfato de atropina para evitar secreciones difiere en los distintos autores; no estaría recomendado en animales enfermos, ya que interfiere con la acción mucociliar, lo que dificulta el limpiado del medio de contraste que se adhiere a las superficies internas, disminuyendo así la superficie respiratoria (Ticer, 1975). Sin embargo, se plantea que la premedicación con atropina es necesaria para disminuir la secreción de mucus y suprimir la tos (Douglas y Williamson, 1972; Schebitz y Wilkens, 1989).
Los perros con enfermedades pulmonares crónicas presentan mayor riesgo anestésico y deberían ser premedicados adecuadamente antes de realizar el estudio radiográfico (Ettinger, 1975). La técnica no debe ser usada en casos de enfermedades pulmonares agudas como bronquitis o enfisema severo (Ticer, 1975).
No se deben examinar ambos lados pulmonares simultáneamente (Ettinger, 1975; Ticer, 1975; Carlson, 1977; Ficus, 1978; Kealy, 1979; Raw, 1986; Lane, 1989) a fin de que en la vista radiográfica lateral no se produzca una superposición de imágenes; además, si se produjera una reacción alérgica el pulmón contralateral puede mantener la respiración (Carlson, 1977). Una espera de 2 a 3 días es recomendable para desarrollar el procedimiento en el otro pulmón (Ticer, 1975). Generalmente el diagnóstico puede ser hecho inmediatamente si el lado más afectado se examina primero, no requiriéndose una segunda broncografía (Ettinger, 1975).
El medio de contraste ideal debe ser altamente radiopaco, cubrir las paredes bronquiales en forma rápida y uniforme. Se prefieren de naturaleza viscosa, lo que evitaría que entren fácilmente a los alvéolos, además deben eliminarse completa y rápidamente desde los pulmones y ser fisiológica y farmacológicamente inactivo (Ticer, 1975). Dos grupos de medios de contraste utilizados, tanto clínica como experimentalmente, figuran propyliodine oleoso (Dionosil) (Ettinger, 1975; Carlson, 1977; Kealy, 1979; Raw, 1986; Lane, 1989), sulfato de bario micropulverizado o en suspensión (Ettinger, 1975; Ticer, 1975; Carlson, 1977; Ficus, 1978; Kealy, 1979), también se menciona el tantalio micropulverizado (Ticer, 1975).
El medio de contraste más usado en los animales es el sulfato de bario en diversas presentaciones. La dosis y presentación varían de acuerdo a su densidad, viscosidad y habilidad para cubrir la mucosa. Entre las presentaciones más usadas están el micropulverizado, las suspensiones y las pastas (Douglas y Williamson, 1975; Carlson, 1977; Thibaut y col., 1989). Para la broncografía se prefiere su uso en base a carboximetilcelulosa en suspensión al 50-60% pv (Redi Flow 100%) (Douglas y Williamson, 1975; Ticer, 1975; Carlson, 1977; Kealy, 1979). Este medio es relativamente inactivo, no se han observado reacciones inespecíficas que se presentan con otros medios, además tiene la ventaja de presentar mayor radiopacidad que el yodo. Depósitos que permanecen por algún tiempo no causarían efecto y serían recolectados por los nódulos linfáticos regionales (Ticer, 1975).
El medio de contraste usualmente es eliminado en forma completa desde el árbol bronquial en 3 a 4 días por el sistema de transporte mucociliar (Ticer, 1975), o algunas veces es retenido para ser fagocitado, si bien la mayoría de los medios de contraste pueden ser eliminados casi inmediatamente estimulando la tos. Posterior a una broncografía es usual un leve aumento de temperatura durante 24-48 h (Ettinger, 1975; Ticer, 1975).
El presente trabajo estudia comparativamente la calidad radiográfica y las posibles reacciones adversas al usar el método broncográfico "de derrame" con dos concentraciones de sulfato de bario (60% y 30% p/v) medidas a través de las características de densidad, contorno radiográfico y velocidad de su avance.
MATERIAL Y METODOS
Se utilizaron 16 perros mestizos, adultos de ambos sexos, no gestantes, clínicamente sanos, de 1 a 6 años de edad, con un peso entre 7 y 18 kg, divididos en dos grupos de 8, probándose una de las dos concentraciones de sulfato de bario en cada grupo.
Previo a la realización de la técnica se procedió, en cada caso, a mantener un ayuno de 24 h, luego se realizó la anestesia general con tiopental sódico a una concentración del 2% en dosis de 20 mg/kg ev, vía vena cefálica.
La concentración del medio de contraste a administrar se hizo al azar disponiendo para ello desde un comienzo de las 16 dosis preparadas y numeradas correlativamente. De la misma manera se enumeraron los perros y posteriormente se seleccionó aleatoriamente cada dosis para cada perro.
Primer grupo: Luego de la inducción anestésica e intubación traqueal se introdujo el sulfato de bario a 8 de los perros en la concentración 60% pv a través de la sonda endotraqueal, vía un catéter conectado a una jeringa con la dosis de 9 ml para todos los casos (promedio según Schebitz y Wilkens, 1989) mediante el siguiente procedimiento:
El paciente fue intubado en decúbito esternal, luego se introdujo el catéter hasta el punto craneal a la bifurcación traqueal, luego el animal fue colocado en decúbito lateral, con el pulmón en estudio (izquierdo) hacia abajo y la cabeza sobre una almohada. Finalmente se conectó la jeringa con el medio de contraste para que éste fluyera por gravedad hacia el bronquio principal del pulmón. El catéter fue retirado unos 2 cm mientras se inyectaba el medio de contraste necesario para cubrir la pared bronquial de todos los lóbulos pulmonares (Ettinger, 1975; Ticer, 1975; Carlson, 1977; Kealy, 1979; Lane, 1989).
Luego se tomaron 2 proyecciones radiográficas, laterolateral izquierda y ventrodorsal, en dos series a los 3 y 6 min con un tiempo de 30 segundos entre ambas proyecciones.
Segundo grupo: Se llevó a cabo el mismo método con los 8 perros restantes, esta vez con la concentración al 30%.
CUIDADOS POSTERIORES
Los perros fueron colocados en posición caudo craneal, del lado contrario al estudiado, con una angulación de 30 grados para promover un drenaje postural del sulfato de bario. A continuación se succionó con la jeringa conectada al catéter, para extraer la mayor cantidad posible (Ticer, 1975; Ficus, 1978). Durante la recuperación al momento de los controles, se indujo el reflejo tusígeno mediante palpación-presión traqueal para complementar dicho objetivo (Douglas y Williamson, 1972; Ettinger, 1975).
Luego de reveladas las radiografías, se procedió a efectuar el estudio comparativo intra e inter series considerándose:
a) Velocidad de avance del medio de contraste: se midió con las diferentes concentraciones en los distintos tiempos de toma radiográfica, según el alcance en los diferentes segmentos anatómicos pulmonares, separándose en: tercio distal de la tráquea, bronquio principal izquierdo, bronquios lobulares, bronquios segmentarios, bronquiolos, bronquiolos respiratorios, tejido alveolar en los diferentes lóbulos pulmonares, apical, cardíaco y caudal (Miller, 1979; Nickel y col., 1982).
b) Calidad de las imágenes radiográficas:
Determinada mediante los signos radiográficos de densidad y contorno:
b.1) La radiodensidad se expresó de acuerdo a la tonalidad
presentada en las diferentes estructuras anatómicas, dada por el
medio de contraste y se clasificó en alta (A), media (M) y baja
(B). La densidad alta da una tonalidad blanca, la densidad media una tonalidad
gris y densidad baja una tonalidad negra, de acuerdo a la mayor o menor
oposición al paso de los rayos X, respectivamente (Kealy,
1979).
b.2) El contorno se determinó de acuerdo a la nitidez
e integridad de los bordes del árbol bronquial radiopaco observado,
clasificándose en lisos (L) e irregulares (I).
c) Presentación de reacciones adversas: se controló durante y luego de 24 h de realizado el estudio broncográfico, por inspección clínica, toma de temperatura, frecuencia cardíaca y respiratoria.
CONDICIONES EXPERIMENTALES
a) El sulfato de bario fue diluido en agua destilada para lograr concentraciones al 60% y 30% pv. Se aplicó a través de la sonda endotraqueal con un catéter conectado a una jeringa en un tiempo de 20 a 30 seg, coincidiendo con las espiraciones para evitar su alveolarización.
b) La longitud del catéter endotraqueal se estimó para cada caso en particular midiendo desde el extremo proximal de la sonda endotraqueal hasta el 5º espacio intercostal.
c) En todos los estudios broncográficos para mantener una constante de comparación, se estudió el pulmón izquierdo.
Técnica radiográfica: Se usó una técnica radiográfica de 4 a 8 mAs a 85 cm de distancia foco-película con variaciones de kilovoltaje según espesor del tejido a penetrar, las placas fueron reveladas en estanque.
Análisis de los resultados. Los resultados obtenidos de las variables en estudio se evaluaron a través del uso de estadística descriptiva en base a cuadros y gráficos con la distribución que tuvieron las radiografías obtenidas.
| Claves: | |||
| TDT | : | Tercio distal tráquea | Distal tracheal third |
| La | : | Lóbulo apical | Cranial lobe |
| Lcard | : | Lóbulo cardíaco | Middle lobe |
| Lc | : | Lóbulo caudal | Caudal lobe |
| Bs | : | Bronquios segmentarios | Segmental bronchi |
| Br.resp | : | Bronquíolos respiratorios | Respiratory bronchioles |
| BPi | : | Bronquio principal izq. | Left principal bronchi |
| BLa | : | Bronquio lobular apical | Granial lobar bronchi |
| BLcard | : | Bronquio lobular cardíaco | Middle lobar bronchii |
| BLc | : | Bronquío lobular caudal | Caudal lobar bronchi |
| Br | : | Bronquiolos | Bronchioles |
| T.alv | : | Tejido alveolar | Alveolar tissue |
| A | : | Radiointensidad alta | High rad. density |
| B | : | Radiointensidad baja | Low rad. density |
| M | : | Radiointensidad media | Middle rad. density |
| N | : | No se observa | Not observed |
| L | : | Contorno radiográfico liso | Smooth rad. outline |
| I | : | Contorno radiog. irregular | Irregular rad. outline |

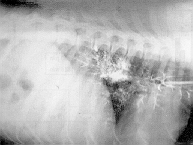
Foto 1. Broncografía, proy. lat. izq. 3 min (30%). Alveolarización.
Bronchography, left lat. recumbency. Alveolarization.
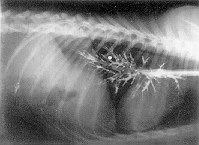
Foto 2. Broncografía, proy. lat. izq. 3 min (60%).
Bronchography, left lat. recumbency.
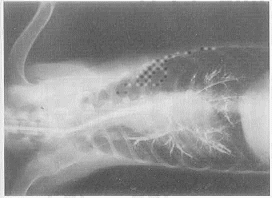
Foto 3. Broncografía, proy. ventrodorsal, 3.5 min (60%).
Bronchography, ventrodorsal recumbency.
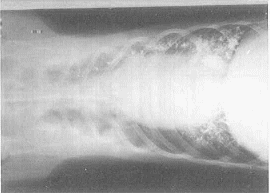
Foto 4. Broncografía, proy. ventrodorsal, 3.5 min (30%).
Alveolarización.
Bronchography, ventrodorsal recumbency. Alveolarization.
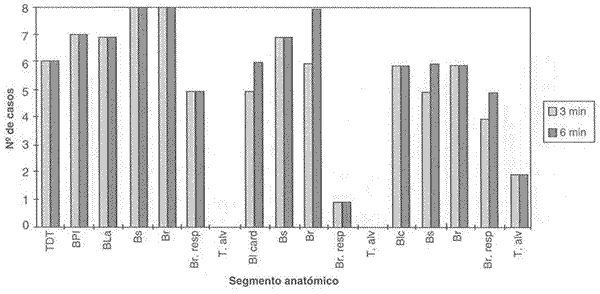
Gráfico 1. Velocidad de avance del sulfato de bario al 60% en broncografías, proyección lateral, a los 3 y 6 minutos.
Advance speed of barium sulphate 60% in bronchographies, lateral projection at 3 and 6 min.
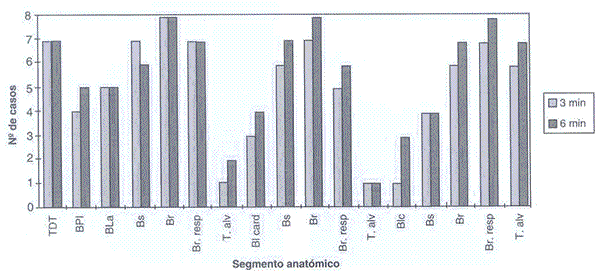
Gráfico 2. Velocidad de avance del sulfato de bario al 30% en broncografías, proyección lateral, a los 3 y 6 minutos.
Advance speed of barium sulphate 30% in bronchographies, lateral projection at 3 and 6 min.
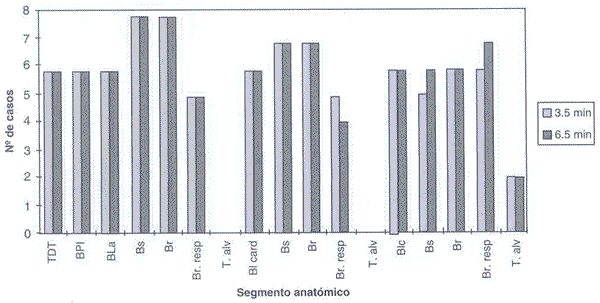
Gráfico 3. Velocidad de avance del sulfato de bario al 60% en broncografías, proyección ventrodorsal a los 3.5 y 6.5 minutos.
Advance speed of barium sulphate 60% in bronchographies, ventrodorsal projection at 3.5 and 6.5 min.
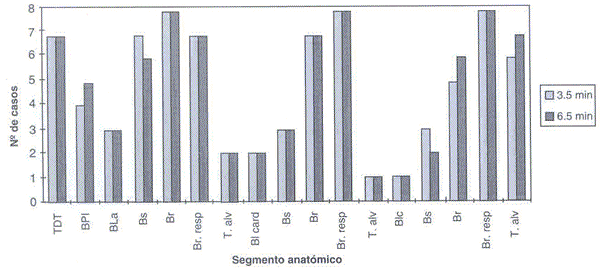
Gráfico 4. Velocidad de avance del sulfato de
bario al 30% en broncografías, proyección ventrodorsal a
los 3.5 y 6.5 minutos.
Advance speed of barium sulphate in bronchographies, ventrodorsal projection
at 3.5 and 6.5 min.
| Segmento | 3 min | 6 min | |||||||
| A | M | B | N | A | M | B | N | ||
| TDT | 2 | 4 | 0 | 2 | 1 | 5 | 0 | 2 | |
| BPI | 2 | 3 | 2 | 1 | 0 | 6 | 1 | 1 | |
| La | BLa | 3 | 2 | 2 | 1 | 2 | 3 | 2 | 1 |
| Bs | 3 | 1 | 4 | 0 | 3 | 2 | 3 | 0 | |
| Br | 4 | 4 | 0 | 0 | 3 | 4 | 1 | 0 | |
| Br. resp | 0 | 1 | 4 | 3 | 0 | 2 | 3 | 3 | |
| T. alv | 0 | 0 | 0 | 8 | 0 | 0 | 0 | 8 | |
| Lcard | Blcard | 0 | 3 | 2 | 3 | 0 | 3 | 3 | 2 |
| Bs | 2 | 3 | 2 | 1 | 2 | 1 | 4 | 1 | |
| Br | 1 | 3 | 2 | 2 | 1 | 2 | 5 | 0 | |
| Br. resp | 0 | 0 | 1 | 7 | 0 | 0 | 1 | 7 | |
| T. alv | 0 | 0 | 0 | 8 | 0 | 0 | 0 | 8 | |
| Lc | BLc | 0 | 2 | 4 | 2 | 0 | 5 | 1 | 2 |
| Bs | 2 | 1 | 2 | 3 | 1 | 2 | 3 | 2 | |
| Br | 3 | 3 | 0 | 2 | 2 | 4 | 0 | 2 | |
| Br. resp | 0 | 3 | 1 | 2 | 0 | 4 | 1 | 3 | |
| T. alv | 0 | 1 | 1 | 6 | 1 | 0 | 1 | 6 | |
| Segmento | 3 min | 6 min | |||||||
| A | M | B | N | A | M | B | N | ||
| TDT | 0 | 1 | 6 | 1 | 0 | 2 | 5 | 1 | |
| BPI | 0 | 2 | 2 | 4 | 0 | 0 | 5 | 3 | |
| La | BLa | 1 | 4 | 0 | 3 | 1 | 1 | 1 | 5 |
| Bs | 1 | 3 | 3 | 1 | 1 | 3 | 2 | 2 | |
| Br | 2 | 4 | 2 | 0 | 1 | 5 | 2 | 0 | |
| Br. resp | 1 | 1 | 5 | 1 | 0 | 3 | 4 | 1 | |
| T. alv | 0 | 0 | 1 | 7 | 0 | 0 | 2 | 6 | |
| Lcard | BLcard | 2 | 1 | 0 | 5 | 1 | 0 | 3 | 4 |
| Bs | 1 | 5 | 0 | 2 | 2 | 2 | 3 | 1 | |
| Br | 0 | 5 | 2 | 1 | 1 | 4 | 3 | 0 | |
| Br. resp | 0 | 2 | 3 | 3 | 0 | 3 | 3 | 2 | |
| T. alv | 0 | 0 | 1 | 7 | 0 | 0 | 1 | 7 | |
| Lc | BLc | 0 | 0 | 1 | 7 | 0 | 0 | 3 | 5 |
| Bs | 1 | 1 | 2 | 4 | 0 | 1 | 3 | 4 | |
| Br | 1 | 4 | 1 | 2 | 1 | 5 | 1 | 1 | |
| Br. resp | 1 | 4 | 2 | 1 | 0 | 4 | 4 | 0 | |
| T.alv | 1 | 2 | 3 | 2 | 1 | 1 | 5 | 1 | |
| Segmento | 3.5 min | 6.5 min | |||||||
| A | M | B | N | A | M | B | N | ||
| TDT | |||||||||
| BPI | |||||||||
| La | BLa | 0 | 5 | 1 | 2 | 0 | 5 | 1 | 2 |
| Bs | 4 | 1 | 3 | 0 | 4 | 1 | 3 | 0 | |
| Br | 2 | 4 | 2 | 0 | 3 | 4 | 1 | 0 | |
| Br. resp | 0 | 3 | 2 | 3 | 0 | 3 | 2 | 3 | |
| T. alv | 0 | 0 | 0 | 8 | 0 | 0 | 0 | 8 | |
| Lcard | BLcard | 0 | 3 | 3 | 2 | 0 | 2 | 4 | 2 |
| Bs | 3 | 0 | 4 | 1 | 2 | 0 | 5 | 1 | |
| Br | 3 | 2 | 2 | 1 | 2 | 4 | 1 | 1 | |
| Br. resp | 0 | 2 | 3 | 3 | 1 | 1 | 2 | 4 | |
| T. alv | 0 | 0 | 0 | 8 | 0 | 0 | 0 | 8 | |
| Lc | BLc | 0 | 5 | 1 | 2 | 0 | 4 | 2 | 2 |
| Bs | 2 | 1 | 2 | 3 | 2 | 2 | 2 | 2 | |
| Br | 5 | 1 | 0 | 2 | 3 | 2 | 1 | 2 | |
| Br. resp | 0 | 4 | 2 | 2 | 0 | 4 | 3 | 1 | |
| T.alv | 0 | 2 | 0 | 6 | 1 | 1 | 0 | 6 | |
;
| Segmento | 3.5 min | 6.5 min | |||||||
| A | M | B | N | A | M | B | N | ||
| TDT | 1 | 3 | 3 | 1 | 0 | 6 | 1 | 1 | |
| BPI | 0 | 2 | 2 | 4 | 0 | 3 | 2 | 3 | |
| La | BLa | 1 | 1 | 1 | 5 | 1 | 1 | 1 | 5 |
| Bs | 2 | 1 | 4 | 1 | 1 | 3 | 2 | 2 | |
| Br | 2 | 5 | 1 | 0 | 2 | 4 | 2 | 0 | |
| Br. resp | 0 | 5 | 2 | 1 | 0 | 5 | 2 | 1 | |
| T. alv | 0 | 0 | 2 | 6 | 0 | 0 | 2 | 6 | |
| Lcard | BLcard | 1 | 1 | 0 | 6 | 1 | 0 | 1 | 6 |
| Bs | 1 | 2 | 0 | 5 | 1 | 2 | 0 | 5 | |
| Br | 3 | 2 | 1 | 1 | 2 | 4 | 1 | 1 | |
| Br. resp | 0 | 7 | 1 | 0 | 0 | 5 | 3 | 0 | |
| T. alv | 0 | 0 | 1 | 7 | 0 | 0 | 1 | 7 | |
| Lc | BLc | 0 | 1 | 0 | 7 | 0 | 1 | 0 | 7 |
| Bs | 1 | 1 | 1 | 5 | 1 | 0 | 1 | 6 | |
| Br | 3 | 2 | 0 | 3 | 2 | 3 | 1 | 2 | |
| Br. resp | 1 | 5 | 2 | 0 | 1 | 4 | 3 | 0 | |
| T.alv | 1 | 1 | 4 | 2 | 1 | 1 | 5 | 1 | |
| Segmento | 3 min | 6 min | |||||
| L | I | N | L | I | N | ||
| TDT | 5 | 1 | 2 | 5 | 1 | 2 | |
| BPI | 7 | 0 | 1 | 5 | 2 | 1 | |
| La | BLa | 5 | 2 | 1 | 6 | 1 | 1 |
| Bs | 7 | 1 | 0 | 7 | 1 | 0 | |
| Br | 6 | 2 | 0 | 6 | 2 | 0 | |
| Lcard | BLcard | 2 | 3 | 3 | 3 | 3 | 2 |
| Bs | 3 | 4 | 1 | 2 | 5 | 1 | |
| Br | 4 | 2 | 2 | 3 | 5 | 0 | |
| Lc | BLc | 6 | 0 | 2 | 6 | 0 | 2 |
| Bs | 5 | 0 | 3 | 5 | 1 | 2 | |
| Br | 5 | 1 | 2 | 5 | 1 | 2 | |
| Segmento | 3 min | 6 min | |||||
| L | I | N | L | I | N | ||
| TDT | 2 | 5 | 1 | 2 | 5 | 1 | |
| BPI | 1 | 3 | 4 | 3 | 2 | 3 | |
| La | BLa | 3 | 2 | 3 | 3 | 0 | 5 |
| Bs | 6 | 1 | 1 | 5 | 1 | 2 | |
| Br | 5 | 3 | 0 | 4 | 4 | 0 | |
| Lcard | BLcard | 1 | 2 | 5 | 1 | 3 | 4 |
| Bs | 2 | 4 | 2 | 2 | 5 | 1 | |
| Br | 2 | 5 | 1 | 3 | 5 | 0 | |
| Lc | BLc | 1 | 0 | 7 | 2 | 1 | 5 |
| Bs | 2 | 2 | 4 | 3 | 1 | 4 | |
| Br | 4 | 2 | 2 | 4 | 3 | 1 | |
| Segmento | 3 min | 6 min | |||||
| L | I | N | L | I | N | ||
| TDT | 6 | 0 | 2 | 5 | 1 | 2 | |
| BPI | 5 | 1 | 2 | 5 | 1 | 2 | |
| La | BLa | 4 | 2 | 2 | 5 | 1 | 2 |
| Bs | 7 | 1 | 0 | 7 | 1 | 0 | |
| Br | 5 | 3 | 0 | 6 | 2 | 0 | |
| Lcard | BLcard | 3 | 3 | 2 | 3 | 3 | 2 |
| Bs | 4 | 3 | 1 | 2 | 2 | 1 | |
| Br | 4 | 3 | 1 | 3 | 3 | 1 | |
| Lc | BLc | 6 | 0 | 2 | 6 | 0 | 2 |
| Bs | 5 | 0 | 3 | 5 | 1 | 2 | |
| Br | 5 | 1 | 2 | 5 | 1 | 2 | |
| Segmento | 3 min | 6 min | |||||
| L | I | N | L | I | N | ||
| TDT | |||||||
| BPI | |||||||
| La | BLa | 3 | 0 | 5 | 2 | 1 | 5 |
| Bs | 4 | 3 | 1 | 4 | 2 | 2 | |
| Br | 4 | 4 | 0 | 4 | 4 | 0 | |
| Lcard | BLcard | 2 | 0 | 5 | 2 | 1 | 5 |
| Bs | 2 | 1 | 1 | 4 | 2 | 2 | |
| Br | 2 | 5 | 0 | 4 | 4 | 0 | |
| Lc | BLc | 1 | 0 | 7 | 1 | 0 | 7 |
| Bs | 1 | 2 | 5 | 1 | 1 | 6 | |
| Br | 3 | 2 | 3 | 3 | 3 | 2 | |
DISCUSION
VELOCIDAD DE AVANCE DEL MEDIO DE CONTRASTE
La difusión del medio de contraste es facilitada por la respiración espontánea del perro y el resultado radiográfico proporciona información de la extensión funcional y anatómica de alguna alteración (Douglas y Williamson, 1972; Ticer, 1975). Un factor que afecta el alcance del medio de contraste a los diferentes planos bronquiales es la dosis utilizada. Schebitz y Wilkens (1989) se refieren a un rango variable entre 3 a 15 ml; Douglas y Williamson (1972) relacionan la elección de la dosis con el diámetro traqueal a través de la medida de la sonda endotraqueal, recomendando 5 ml para la sonda Nº 3; 20 ml para la sonda Nº 10 y 25 a 30 ml para la sonda Nº 12. Al verificar los números de las sondas utilizadas (6 a 9) con la dosis empleada en perros de un peso entre 7 a 18 kg reflejan que la dosis utilizada (9 ml) estaría adecuada. Esto es especialmente válido para la concentración al 60%, ya que la de 30% por ser más diluida, puede sobrepasar la capacidad del pulmón en estudio y pasar al contralateral.
Se determinó que en la proyección lateral izquierda a los 3 min el medio de contraste en concentración al 60% alcanza todos los planos de la arquitectura bronquial necesarios para la evaluación de un buen broncograma: bronquio principal, bronquios lobulares, bronquios segmentarios y bronquiolos, alcanzado también en menor proporción los bronquiolos respiratorios, lo que no interferiría en el diagnóstico broncográfico (Carlson, 1977).
La concentración de sulfato de bario al 30% alcanzó los cinco planos ya nombrados, aumentando a nivel del 4º y 5º plano y disminuyendo comparativamente con la concentración al 60% a nivel del 1º, 2º y 3er. plano, además se agrega el alcance al tejido alveolar en los 3 lóbulos pulmonares, produciéndose alveolarización del medio de contraste, lo que interfiere en el diagnóstico al dificultar la interpretación de pequeños cambios (Carlson, 1977). Esta situación se produjo en algunos casos con la concentración al 60%, sólo a nivel del lóbulo caudal, ya que al ser inyectado el medio de contraste llega directamente facilitando su llenado.
En el pulmón izquierdo el bronquio apical y el cardíaco emergen de una rama común, desde la cual el bronquio craneal se dirige cranealmente después de una aguda curvatura. Esta característica anatómica hace difícil el llenado completo del pulmón izquierdo durante la broncografía (Ticer, 1975). Sin embargo, por los resultados obtenidos esta situación no interfirió en el libre tránsito del medio de contraste en las concentraciones utilizadas hacia estos lóbulos, ya que se llenaron en similar proporción comparados con el lóbulo caudal.
Destaca en algunos casos la interrupción brusca del llenado a nivel bronquiolar, lo que se debe a la impactación del medio de contraste con tapones mucosos. Para evitar esta posibilidad es recomendable el uso de mucolíticos previo a la broncografía (Douglas y Williamson, 1972). Esta situación también disminuiría al utilizar premedicación vegetativa (Schebitz y Wilkens, 1989).
En 9 casos, 5 con la concentración al 60% y 4 al 30%, hubo paso del medio de contraste hacia el pulmón derecho, generalmente sólo a nivel del lóbulo caudal, lo que dificulta el diagnóstico en la proyección lateral por la superposición de imágenes. Este paso debe considerarse dentro del estudio broncográfico a través del "método de derrame".
En la proyección ventrodorsal la situación observada es similar. Su evaluación se hace muy necesaria en los casos que se produjo superposición de imágenes en proyección lateral para poder diferenciar claramente cuáles corresponden al pulmón en estudio. Al igual que en un estudio radiográfico simple, una sola proyección radiográfica tiene el riesgo de perder signos de alteración pulmonar, por lo tanto es prudente tomar ambas proyecciones para evaluar alteraciones pulmonares (Steyn y Green,1990).
En relación a los distintos tiempos de toma radiográfica, se produce una mínima diferencia en muy pocos casos, siendo un poco más notoria con la concentración menor, que por ser menos densa fluye más rápidamente, teniendo un mayor alcance a igual tiempo que la concentración mayor. La literatura señala como tiempo preciso de toma radiográfica, 1 a 3 min (Douglas y Williamson, 1972; Carlson, 1977). Otra alternativa señala tomas sucesivas dentro de 10 min posteriores a la administración del medio de contraste (Lane, 1989). Por los resultados obtenidos sería suficiente con la broncografía a los 3 min en ambas proyecciones.
RADIODENSIDAD
La radiodensidad puede ayudar a determinar la extensión de bronquiectasias, mostrando cambios definidos en cuanto a un perfil bronquial denso e irregular con la carencia de aire en su interior; además puede haber una leve infiltración menos densa en el área peribronquial, demostrando así consolidación. Un diagnóstico definitivo de bronquiectasia es posible sólo a través de la broncografía (Douglas y Williamson, 1975; Ettinger, 1975; Carlson, 1977). También se puede determinar la presencia de cuerpos extraños radiolúcidos que no son visibles en una radiografía torácica simple (Ettinger, 1975).
Al analizar las diferentes placas, la concentración al 60% por ser más densa produce un mejor contraste, dando una mayor proporción de densidad alta comparada con la concentración al 30%. Es destacable el "doble contraste" que produce la concentración al 60%, observándose una pared más densa y el lumen por donde fluye el aire menos denso; esto es preferible al llenado bronquial producido por la concentración al 30% que podría ocultar pequeñas lesiones de las paredes bronquiales.
Generalmente la imagen en proyección ventrodorsal no se observa muy bien debido a la mayor densidad del corazón y columna vertebral, lo que reduce el contraste con el medio empleado (Banda, 1965). En la proyección lateral izquierda debe considerarse la superposición de ambos pulmones en los casos en que hubo paso del medio al pulmón derecho o por la superposición de estructuras en un mismo lóbulo (Ticer, 1975). Estas situaciones justifican la importancia de evaluar ambas proyecciones conjuntamente.
En los diferentes segmentos y tiempos predominó la densidad media variando a través de los planos de la arquitectura bronquial a medida que transcurre el tiempo debido a que se produce un lento avance del sulfato de bario, acumulándose en las estructuras terminales dándoles una mayor densidad.
CONTORNO RADIOGRAFICO
El análisis de esta variable permite reconocer finos detalles de la pared bronquial como la irregularidad del lumen y extensión de bronquiectasias (Douglas y Williamson, 1975; Ettinger, 1975; Carlson, 1977). La interrupción del contorno de la mucosa del bronquio mayor o la obstrucción de pequeños bronquios por exudado purulento es común (Ettinger, 1975).
Al administrar sulfato de bario se presentó mayoritariamente el contorno radiográfico liso, tanto en la proyección lateral como ventrodorsal; especialmente para la concentración al 60%, que por ser más densa se adhiere mejor a la mucosa bronquial definiendo mejor los contornos bronquiales. Con la concentración al 30% se obtuvo la mayor proporción de contornos irregulares, ya que una preparación más acuosa no se adhiere bien a las paredes y fluye hasta acumularse en los segmentos más distales.
En las distintas proyecciones y tiempos no existen diferencias relevantes con la concentración al 60%; sí las hay en baja proporción con la concentración al 30%, ya que a mayor tiempo hubo posibilidad de que se adhiriera a la mucosa de las paredes bronquiales.
Los contornos irregulares encontrados no se deben a cambios patológicos, sino a la acumulación de secreciones mucosas, condición que dificulta que el medio de contraste se adhiera a las paredes bronquiales lo que debe tenerse presente al no utilizar premedicación vegetativa (Douglas y Williamson, 1972; Schebitz y Wilkens, 1989).
CONTROL DE REACCIONES ADVERSAS
Si se utilizan preparaciones que contienen iones orgánicos solubles en agua en combinación con sustancias coloidales como agentes condensantes, el componente activo es excretado vía renal en 1 a 2 h y el agente condensante es en parte expectorado y en parte reabsorbido (Schebitz y Wilkens, 1989). Usualmente el medio de contraste es completamente eliminado desde los pulmones en 4 días por el sistema de transporte mucociliar, por la tos y/o emesis. Si ocurre la alveolarización, la limpieza es realizada por el transporte linfático o vascular por macrófagos (Ticer, 1975).
En este trabajo se succionó el medio de contraste en cantidad que varió entre 2,8 a 4,0 ml, extrayéndose mayor cantidad en la concentración más diluida. Posteriormente se utilizó el drenaje postural durante la recuperación de la anestesia e inducción del reflejo tusígeno por palpación traqueal durante los controles (3, 8 y 24 h) posteriores.
Se describe leve polipnea y aumento transitorio de la temperatura que usualmente
revierten en 24 a 48 h. La alveolarización del medio de contraste no
tendría importancia clínica (Ettinger,
1975; Ticer, 1975).
Para ambas series la frecuencia respiratoria aumentó en las primeras
horas de control haciéndose leve a las 8 h normalizándose a las
24 h. La frecuencia cardíaca evidenció taquicardia a las
3 h, disminuyendo al siguiente control, para normalizarse a las 24 h. Esta reacción
es propia de la recuperación anestésica producida por tiopental
sódico (Booth y McDonald, 1988).
La temperatura fue la característica menos variable. Se pudo observar en los casos que se produjo hipertermia, una normalización a las 24 h.
En los perros en que ocurrió alveolarización, fuera de dificultarse el diagnóstico radiográfico no se manifestaron complicaciones durante el control.
Los resultados permiten concluir que el estudio broncográfico carecería de efectos adversos. La polipnea, taquicardia e hipertermia que se presentan son condiciones pasajeras, encontrándose todos los perros normales a las 24 h de realizado el estudio.
CONCLUSIONES
1. La concentración de sulfato de bario al 60% presentó una menor velocidad de avance del medio de contraste, llegando hasta el segmento preciso (bronquiolos-bronquiolos respiratorios); además arrojó una mejor calidad radiográfica, proporcionando un "doble contraste" de las estructuras y definiendo claramente sus contornos.
2. La concentración de sulfato de bario al 30%, por su mayor velocidad de avance facilita la alveolarización, sin definir adecuadamente los contornos.
3. La proyección lateral entrega mayor información acerca de los detalles de la arquitectura bronquial, sin embargo es necesario complementarla con la proyección ventrodorsal, ya que debe considerarse la posibilidad de paso del medio de contraste al pulmón contralateral.
4. Para el diagnóstico broncográfico sería suficiente una serie radiográfica a los 3 min posteriores a la administración del sulfato de bario.
5. Durante las 24 h posteriores a la aplicación del sulfato de bario, con ambas concentraciones, no se presentaron reacciones adversas, recuperándose los animales satisfactoriamente.
RESUMEN
Con el fin de comparar dos concentraciones de sulfato de
bario, 60 y 30% pv, mediante el método broncográfico "de
derrame", se trabajó con dos grupos de 8 perros adultos, de ambos
sexos, clínicamente sanos, de 7 a 18 kg de peso, anestesiados con
tiopental sódico (2%) en dosis de 20 mg/kg vía iv. El medio
de contraste se aplicó previa intubación del paciente, con
un catéter conectado a una jeringa en dosis de 9 ml para cada perro.
Se tomaron dos series radiográficas por animal, a los 3 y 6 min
de aplicado el medio de contraste, en proyección lateral izquierda
y luego ventrodorsal 30 seg después. Las radiografías obtenidas
fueron analizadas y comparadas intra e intergrupo, considerando la velocidad
de avance del medio de contraste, densidad y contorno radiográfico,
así como la presentación de reacciones adversas. Los resultados
indican que la velocidad de avance fue mayor con la concentración
al 30%, ya que alcanzó a los 3 min en ambas proyecciones las estructuras
anatómicas terminales del árbol bronquial, provocando alveolarización
del medio de contraste, lo que aumentó a los 6 min. Por esto se
consideró más adecuada la concentración al 60% ya
que avanza hasta los bronquios, sin alcanzar el nivel alveolar. La densidad
radiográfica media predominó en los diferentes segmentos
en ambas concentraciones, presentándose en mayor proporción
para la concentración al 60% la densidad media a alta, y para la
concentración al 30% la densidad media a baja. El contorno radiográfico
del árbol bronquial se observó mayoritariamente liso con
la concentración al 60%, en ambos tiempos para ambas proyecciones.
En la concentración al 30% los contornos irregulares se presentaron
en similar proporción que los contornos lisos en ambas series radiográficas.
No se registró reacción adversa posterior a la realización
del método broncográfico.
_____________________________
Aceptado: 10.06.98.
* Servicio de Salud. Valdivia-Chile.
Fuente de financiamiento: Proyecto DID-UACH S-94-60.
BIBLIOGRAFIA
ALEXANDER, A. 1986. Técnica quirúrgica
en animales. 6ª Ed. Interamericana, México.
BANDA, J. 1965. Broncografía contrastada normal en caninos. Tesis. M.V. Universidad de Chile. Facultad de Ciencias Pecuarias y Medicina Veterinaria. Santiago, Chile.
BOOTH, D.L. y L.E. McDONALD. 1988. Farmacología y terapéutica veterinaria. Acribia. Zaragoza.
CARLSON, W.D. 1977. Veterinary radiology. 3ª ed. Lea and Febiger. Philadelphia.
DOUGLAS, S.W. y H.D. WILLIAMSON. 1972. Principles of Veterinary Radiography. 2ª ed. The William & William Co. Baltimore.
DOUGLAS, S.W. y H.D. WILLIAMSON. 1975. Diagnóstico radiológico veterinario. Acribia, Zaragoza.
ETTINGER, S. 1975. Textbook of veterinary internal medicine. Disease of the dog and cat. 1ª ed. W.B. Saunders Co. Philadelphia.
ETTINGER, S. 1989. Textbook of veterinary internal medicine. Disease of the dog and cat. 3ª ed. W.B. Saunders Co. Philadelphia.
FICUS, H.J. 1978. El radiodiagnóstico en la clínica de los animales pequeños. Acribia, Zaragoza.
GIBBS, C. 1978. Uses of diagnostic radiology in veterinary practice. Vet. Rec. 130: 93-96.
GOODMANN, L. y A. GILMAN. 1982. las bases farmacológicas de la terapéutica. Panamericana. México.
KEALY, J.K. 1979. Diagnostic radiology of the dogs and cat. W.B. Saunders Co. Philadelphia.
LANE, D.R. 1989. Jone´s animal nursing. 5ª ed., BPCC Wheatons Ltd. Gran Bretaña.
MERCK, 1970. El Manual de Medicina Veterinaria. 1ª ed. Merck & Co., Inc. Rahway. N.J., USA.
MILLER, M.E. 1979. Miller´s Anatomy of the dog. 2ª ed. W.B. Saunders. Philadelphia.
NICKEL, R.; A. SCHUMMER und E. SEIFERLE. 1982. Lehrbuch der anatomie der haustiere. 5º aufl., Paul Parey. Berlin und Hamburg.
RAW, M. 1986. Contrast media in small animal radiology. Vet. Annual. 26: 21-226.
SCHEBITZ, H.; H. WILKENS. 1989. Atlas of radiographic anatomy of the dog and cat. 5ª ed. Paul Parey Scientific Publishers. Berlin and Hamburg.
STEYN, P.F. y R.W. GREEN. 1990. How patient positioning affects radiographic signs of canine lung disease. Veterianry Medicine. August: 796/805.
THIBAUT, J.; S. WENDEROTH; L. VARGAS; R. BORN y R. DEPPE. 1989. Aplicación del sulfato de bario como medio de contraste y tiopental sódico como anestésico en la radiografía del tracto intestinal del perro. Arch. Med. Vet. 21: 35-42.
THIBAUT, J.; J. SALAZAR; L. VARGAS; R. BORN y R. DEPPE. 1993. Epidurografía en caninos. Estudio comparativo entre iopamidol y metrizamida. Arch. Med. Vet. 25: 37-81.
TICER, J.W. 1975. Radiographic technique in Small animal practice. W.S. Saunders Co., Philadelphia.