Cuadernos de
Cirugía, Vol. 19 N° 1, 2005, pp. 39-46
DOI: 10.4206/cuad.cir.2005.v19n1-07
CASOS CLÍNICOS
Manejo conservador de la perforación esofágica
Carlos Cárcamo I, Javier López S, Aliro Venturelli L.
Instituto de Cirugía,
Facultad de Medicina, Universidad Austral de Chile.
Servicio de Cirugía, Hospital Clínico Regional de Valdivia.
RESUMEN
La perforación esofágica es la más grave de todas las perforaciones del tubo digestivo, con una morbilidad y mortalidad muy elevada. El enfrentamiento diagnóstico y terapéutico es complejo y controversial. Un diagnóstico precoz mejoraría los resultados y permitiría un manejo conservador. Se presenta el caso clínico de un paciente de 17 años que presenta una perforación esofágica secundaria a dilatación, debido a una estenosis producida por caústicos. Es manejado mediante tratamiento conservador en forma satisfactoria. Se realiza una revisión del tema dirigido principalmente hacia la orientación terapéutica de la perforación esofágica, en donde se concluye que ésta va a depender principalmente de un diagnóstico precoz y de las condiciones locales y generales de cada paciente. Se debe preconizar por un manejo conservador en cada caso que cumpla con los criterios para realizarlo.
Palabras claves: Perforación esofágica; Diagnóstico; Tratamiento.
key words: Esophageal perforation; Diagnosis; Treatment.
INTRODUCCIÓN
La perforación esofágica es la más grave de todas las perforaciones del tubo digestivo. Según distintas series esta presenta una mortalidad que va entre 9 a 41%1-5. Con la masificación de los procedimientos endoscópicos se ha evidenciado un aumento de esta, llegando a ser la causa de mayor prevalencia en la mayoría de las series actuales1-14.
El enfrentamiento de esta patología es complejo, tanto desde el punto de vista diagnóstico como terapéutico. Involucra aspectos médico-quirúrgicos sobre un paciente muchas veces séptico y con comorbilidad asociada. En general el tratamiento adecuado es controversial y dependerá de los factores propios de cada paciente en particular, disponibilidad asistencial y experiencia del cirujano. A pesar de los avances actuales en el tratamiento de la perforación esofágica, su mortalidad sigue siendo alta. Un diagnóstico precoz mejoraría los resultados e inclusive permitiría un manejo conservador.
Nuestro objetivo es presentar el manejo conservador de un paciente que presentó una perforación esofágica y realizar una breve revisión del tema dirigido principalmente hacia la orientación terapéutica.
CASO CLÍNICO
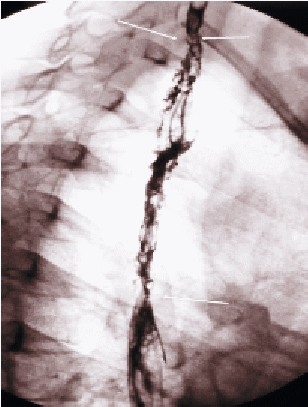
Paciente de 17 años de edad, sexo masculino sin antecedentes mórbidos de importancia. Accidentalmente ingiere caústico, presentando odinofagia, disfagia y sensación urente retroesternal. Es manejado en hospital de origen, sin evidenciarse mayores complicaciones. El paciente evoluciona con disfagia lógica llegando a tolerar sólo los líquidos, por lo que es derivado al Hospital Base Valdivia. Cuarenta y ocho días posterior al accidente se realiza un tránsito esofágico que muestra imagen compatible con esofagitis de los dos tercios proximales y zonas de estenosis en el tercio proximal y en la unión del tercio medio con el distal (Figura 1). Se decide manejo endoscópico con dilataciones en pabellón. Durante la endoscopia digestiva alta, se encuentra a la entrada del esófago una estenosis puntiforme que se franquea sin dificultad con cánula biliar.
 |
FIGURA
1. Esofagograma pre perforación. |
Se contrasta esófago estenótico hasta su porción media y el daño por cáusticos se extiende hasta los 30 cm de la arcada dental superior (ADS). Se avanza guía de Savary y luego en forma sucesiva dilatadores Savary-Guillard hasta 42 French (F). Control endoscópico de salida objetiva importante desgarro mucoso de aproximadamente 5 cm de longitud. Dada esta condición se mantiene hospitalizado con regimen cero por 24 horas. El paciente evoluciona satisfactoriamente sin dolor, sin fiebre, ni disfagia y tolera adecuadamente la realimentación con régimen líquido. El tercer día postprocedimiento presenta dolor retroesternal, fiebre y al examen físico presenta signos de hipoventilación en la base pulmonar derecha. La radiografía de tórax revela signos de condensación en LID y derrame pleural (Figura 2). Se solicita tránsito esofágico con bario muestra imagen de perforación esofágica a nivel del cayado aórtico (Figura 3). Se decide manejo conservador, con régimen cero por vía oral y tratamiento antibiótico con Ceftriaxona y Metronidazol. Evoluciona en forma favorable mejorando los parámetros clínicos y de laboratorio. Siete días después se realiza un nuevo tránsito esofágico que no revela extravasación del medio de contraste. Se reinicia realimentación por boca y es dado de alta en buenas condiciones generales, con indicación de completar 14 días de tratamiento antibiótico. Al sexto día del alta se rehospitaliza por dolor retroesternal, afagia y fiebre. La radiografía de tórax muestra imagen de ascenso diafragmático derecho y posible condensación. Se solicita tomografía computada de tórax que muestra pequeña colección pleural basal residual, engrosamiento difuso de la pared esofágica y escasa cantidad de medio de contraste en el mediastino, posiblemente residual del tránsito esofágico anterior. Continúa con el tratamiento antibiótico mejorando del punto de vista clínico. Se realiza nueva dilatación endoscopica en pabellón utilizando dilatadores hasta 33F con mínima resistencia. Evoluciona satisfactoriamente y se da el alta a las 48 horas. Desde entonces el paciente ha permanecido en buenas condiciones generales, asistiendo a dilataciones endoscópicas programadas, tolerando todo tipo de alimentación en la actualidad.
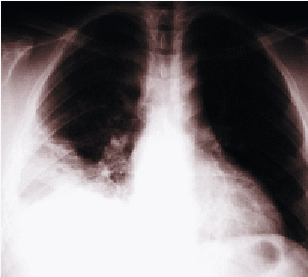 |
FIGURA
2. Radiografía tórax al 3º día de la perforación. |
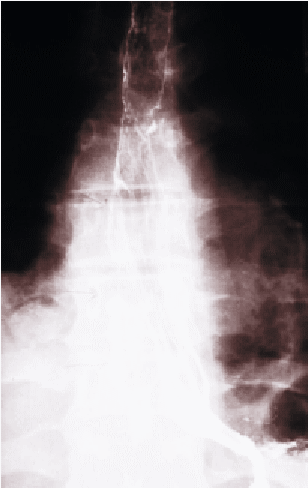 |
FIGURA
3. Perforación a nivel del cayado aórtico. |
REVISIÓN
Etiología
La causa más frecuente en la actualidad es la perforación secundaria a instrumentación endoscópica diagnóstica o terapéutica. Le siguen en frecuencia la espontánea, los cuerpos extraños y las secundarias a traumatismo1-14. En la tabla 1 se muestran distintas series (Tabla 1).
Dentro de los tipos de instrumentación que comúnmente pueden producir perforación están la endoscopía diagnóstica, escleroterapia, ligadura de varices, dilatación neumática, con bujías, y terapia láser5. Un estudio que evalúa las perforaciones secundaria a esta etiología revela que las más frecuentes son debido a endoscopias diagnósticas y dilataciones con un 0,03 y 2,2% respectivamente por cada procedimiento realizado5,15. Muchas de ellas se presentan en esófagos enfermos debido a reflujo gastroesofágico y enfermedad neoplásica entre otros. Estas se localizarían en casi un 95% en el tercio medio del esófago y presentan una mortalidad de un 15 a 25%.
El síndrome de Boerhaave´s es el responsable de la mayoría de las perforaciones espontáneas16-18. Cuadro producido debido a un aumento de la presión intraesofágica secundaria a vómitos. Se describe una triada clásica caracterizado por vómitos a repetición, dolor torácico y enfisema subcutáneo, sin embargo esta no siempre se presenta en todos los enfermos. Aproximadamente el 90% de las roturas se ubican en el esófago distal izquierdo sobre el diafragma y se describe una mortalidad de un 20 a 40%.
Dependiendo de la etiología va a predominar una u otra localización de la perforación, es así como las secundarias a instrumentación predominan en el tercio medio, las espontáneas en el tercio distal, las secundarias a cuerpo extraño y traumáticas a nivel cervical, y secundarias a lesiones quirúrgicas a nivel abdominal5.
Clínica
La clínica va a depender principalmente de la localización, tiempo de evolución, tamaño y causa de la perforación. El diagnóstico a menudo es difícil debido a que no se piensa en ella, y generalmente se confunde con otros cuadros graves como infarto agudo al miocardio, úlcera péptica perforada, pancreatitis, disección aórtica y neumotórax espontáneo entre otros. Las manifestaciones clínicas típicas incluye dolor torácico, disfagia, disnea, enfisema subcutáneo, epigastralgia, fiebre, taquicardia y taquipnea. Cualquier combinación de estos síntomas que se presente posterior a un procedimiento endoscópico deben hacer sospechar una perforación esofágica.
|
Brinster
et al.
20045 N = 559 |
Muir
et al. 20031 N = 75 |
Ökten
et al.
20012 N = 31 |
Reeder
et al.
199514 N = 33 |
|
59% 15% 12% 9% 2% 2% 2% |
75%
3% 12% 60% 17% 13% 3% 3% 3% - - |
55%
16% 23% 16% 6% 6% 16% 6% 6% 3% 6% |
48%
15% - 12% 21% - 3% |
La perforación del esófago cervical es generalmente menos severa y de tratamiento más fácil que la intratorácica o intrabdominal19. Siempre existe el riesgo de propagación de la enfermedad hacia el mediastino a través del espacio retroesofágico, sin embargo esta es lenta. La clínica de la perforación a este nivel se caracteriza por dolor cervical, disfagia, disfonía y enfisema subcutáneo.
La perforación intratorácica rápidamente contamina el mediastino con bacterias y enzimas del tracto digestivo, que posteriormente se propaga hacia la cavidad pleural, más frecuentemente el lado izquierdo. Produce a nivel local gran necrosis de los tejidos contaminados y los pacientes rápidamente pueden caer en un estado séptico grave y de insuficiencia respiratoria muchas veces irreversible.
A nivel abdominal se produce un cuadro peritoneal caracterizado por dolor abdominal alto y omalgia secundario a irritación diafragmática que posteriormente evoluciona a un cuadro de abdomen agudo. Se confunde mucho con una úlcera péptica perforada, sobre todo por la pérdida de la matidez hepática traduciendo la presencia de aire subdiafragmática.
Diagnóstico
Un diagnóstico precoz disminuye el porcentaje de complicaciones y mortalidad en forma significativa, sin embargo sobre un 50% tienen una presentación atípica. El diagnóstico de la perforación esofágica cervical puede ser realizado mediante una radiografía lateral del cuello que revele aire en relación a la fascia prevertebral.
La radiografía de tórax puede objetivar ocupación pleural, neumomediastino, enfisema subcutáneo, hidrotórax, hidroneumotórax o aire subdiafragmático, todos signos indirectos de perforación esofágica20.
El Esofagograma contrastado es el estudio de elección en el diagnóstico de una perforación esofágica y se le describe una sensibilidad de aproximadamente un 90%, pasando desapercibidas las lesiones pequeñas e iniciales. Existe controversia sobre el medio de contraste a utilizar. Algunos medios hidrosolubles se consideran como de primera línea debido a su rápida absorción, sin embargo la aspiración de estos pudiera producir una severa neumonitis necrotizante debido a su hipertonicidad. El medio de contraste más usado corresponde al bario, del cual se describe una sensibilidad de un 60 y 90% para las lesiones cervicales y torácicas respectivamente, y un 10% de falsos negativos5,20. El bario no ha demostrado en la experiencia clínica algún efecto adverso a nivel del mediastino.
La tomografía computada (TC) de tórax es útil en los casos en donde la perforación es difícil de localizar, cuando no se puede utilizar medios de contraste y para el diagnóstico de colecciones contiguas y/o pleurales en perforaciones de diagnóstico tardío.
El uso de la endoscopia flexible en el diagnóstico de perforación esofágica es cuestionable y en general se proscribe a excepción de las lesiones traumáticas externas en donde se describe una sensibilidad de un 100%5.
Otro enfrentamiento diagnóstico frente a la presencia de ocupación pleural es la toracocentesis o pleurostomía, que puede objetivar un aumento de las amilasas salivales, presencia de material alimentario o evidencia de salida de colorantes administrados por vía oral (por ejemplo azul de metileno).
Tratamiento
Existen muchos determinantes que van a influir en la decisión de la terapia a seguir, tanto del punto de vista de la perforación en sí como de las condiciones generales del paciente. Dentro de estas determinantes es importante considerar la causa, localización, severidad y tiempo de evolución de la lesión. También hay que considerar la presencia de enfermedad esofágica previa, la edad, estado de salud, estado séptico secundario y daño de los tejidos aledaños. Obviamente la decisión es difícil, sobre todo si consideramos que esta va a ser vital para el enfermo. En general se debe considerar prevenir una mayor contaminación, eliminar la infección, restaurar el tracto gastrointestinal y otorgar un soporte nutricional adecuado.
Las opciones terapéuticas van desde un manejo conservador hasta el tratamiento quirúrgico. Dentro de este último existen varias técnicas que se dividen en dos grandes grupos: resectivas y no resectivas del esófago. Sin embargo la decisión de intervenir quirúrgicamente no lo es todo, pues la terapia también debe incluir drenaje de ocupaciones pleurales, mediastínicas y un manejo hemodinámico, nutricional y control del estado séptico intensivo. En general en los últimos años existe una tendencia cada vez más conservadora, evitando en lo posible los clásicos tratamientos resectivos. Siempre que se den las condiciones se debe optar por una terapia conservadora del esófago, ya que su resección conlleva una mayor morbilidad y un porcentaje de reintervenciones elevado.
Tratamiento quirúrgico
Las opciones quirúrgicas incluyen distintos tipos de procedimientos como son 1. reparación primaria, 2. resección esofágica, 3. drenaje exclusivo, 4. sutura con tubo T y 5. técnicas de exclusión y derivación. El abordaje en intervenciones no resectivas del esófago va a depender de la localización de la perforación, es así como en el esófago torácico superior se recomienda una toracotomía derecha y en el esófago torácico inferior una toracotomía izquierda.
Para plantear una reparación primaria del esófago se deben cumplir varios requisitos como son un esófago previamente sano, lograr un debridamiento completo del tejido comprometido alrededor de la perforación que generalmente se logra en perforaciones con menos de 24 horas de evolución, realizar una técnica adecuada y lograr un correcto drenaje e irrigación del área contaminada21-26. Ya que esta técnica conlleva una alta morbilidad principalmente debido a su alto porcentaje de fístulas, se han ideado distintas técnicas de refuerzo de la sutura con parches sintéticos o con tejido vecino vital como son los colgajos musculares o pleurales entre otros21,22.
Se requiere de experiencia y una técnica adecuada en donde se recomienda una sutura de la perforación en dos planos, iniciando con una incisión longitudinal de la capa muscular con el objeto de exponer adecuadamente la mucosa y lograr una reparación de ésta en conjunto con la submucosa mediante una sutura a puntos separados. Posteriormente un segundo plano con sutura corrida que incluya la capa muscular5,21.
Obviamente frente a la presencia de patología esofágica previa distal a la perforación como reflujo gastroesofágico severo, acalasia, neoplasia o estenosis se nos adhiere otro problema, por el aumento de presión intraluminal al que va a ser sometida esta sutura. Si se mantienen los criterios para realizar una sutura primaria, esta patología esofágica previa se debe corregir en el mismo acto quirúrgico, pues sino ésta irá irremediablemente al fracaso, describiéndose hasta un 100% de mortalidad. En caso contrario se debería ir a una esofagectomía5.
Sin lugar a dudas en muchas oportunidades existe gran cantidad de tejido aledaño desvitalizado, lo que hace implanteable una reparación primaria. En estos casos se debe irremediablemente realizar una esofagectomia. Se deja el esófago proximal ostomizado a nivel cervical, se realiza una yeyunostomía de alimentación y también se debería descomprimir el estómago mediante una gastrostomía dado la alta posibilidad de espasmo pilórico secundario a una vagotomía. Otra situación en donde también se debería realizar una esofagectomía es cuando exista patología neoplásica asociada, o patología obstructiva en donde no se cumplan los criterios antes expuestos5,27.
La decisión de abordar el esófago mediante una toracotomía o via transhiatal va a depender principalmente del tiempo de evolución y el grado de compromiso mediastínico y/o pleural, puesto que al existir un alto grado de contaminación a este nivel se debería abordar mediante una toracotomía con el objeto de debridar y drenar esta zona5.
En los pacientes sin un compromiso séptico importante es planteable realizar un reparación primaria mediante un ascenso gástrico retroesternal, evitándose así un segundo tiempo operatorio. Esta técnica es segura en pacientes con un estado nutricional adecuado y con un cuadro séptico ausente o controlado5.
El manejo exclusivo con drenajes estaría contraindicado en las perforación torácicas y abdominales, pues ha demostrado ser una técnica poco segura a este nivel, sin embargo a nivel cervical es la técnica que se recomienda.
Para pacientes con perforación de larga data y con importante daño tisular existe una técnica basada en sutura primaria mediante tubo T, que posteriormente se exterioriza a través del tórax o el abdomen. Se crea un fístula esofágica externa que es controlable, dando tiempo a la recuperación de los tejidos dañados.
Otra posibilidad con menos adeptos, pues algunos le atribuyen una mayor morbimortalidad es el de exclusión y derivación. Es una técnica planteable frente a un diagnóstico tardío e importante contaminación aledaña. Consiste en realizar un cierre de la perforación dejando drenajes alrededor de la sutura, derivando las secreciones gastrointestinales mediante un esofagostoma y gastrostomía. En general la decisión de qué técnica realizar va depender de las condiciones locales y generales, siendo las dos técnicas quirúrgicas en perforación esofágica torácica y abdominal más aceptadas, la de un reparación primaria y la esofagectomía.
Tratamiento conservador
El manejo no quirúrgico de la perforación esofágica es apropiada en pacientes bien seleccionados, con perforaciones contenidas y con mínima contaminación mediastínica y/o pleural. Está basado en mantener al paciente con régimen cero, antiobioterapia de amplio espectro, aporte nutricional y drenaje mediastínico y/o pleural en caso necesario. El uso de sonda nasogástrica es cuestionable28,29.
Sin lugar a dudas tomar la opción de un manejo no quirúrgico es una decisión difícil, puesto que se puede producir una contaminación importante, perdiendo la oportunidad de realizar una reparación primaria quirúrgica. Los mejores resultados con el manejo conservador se han visto en pacientes con perforaciones instrumentales y en perforaciones esofágicas cervicales en donde se cumplan los criterios recomendados por Altorjay29, que se muestran en la Tabla 2. Si se cumplen estos criterios se describe una sobrevida de hasta un 100% en las mejores series. Otros describen un 20% de fracasos los que deberían ir hacia una resolución quirúrgica dentro de las primeras 24 horas5.
Obviamente la decisión de optar por un manejo conservador conlleva una vigilancia permanente del paciente, debiendo éste permanecer bajo una monitorización estricta. Ante criterios clínicos e imagenológicos que hagan sospechar un fracaso del tratamiento conservador, éste debería ir irremediablemente a una resolución quirúrgica. En general, actualmente se recomienda optar por esta decisión terapéutica si se cumplen los criterios planteados anteriormente.
Tratamiento endoscópico
El potencial rol de la prótesis endoscópica no está todavía bien definido. En general existe poca experiencia, con algunos casos exitosos publicados en patología benigna y maligna. Por el momento es una técnica que estaría recomendada en pacientes con alto riesgo quirúrgico, esencialmente en patología maligna30,31.
CONCLUSIONES
La perforación esofágica es una patología de difícil diagnóstico y manejo, siendo la principal causa actual las secundarias a procedimientos endoscópicos. Es una patología con una elevada mortalidad, en donde el tiempo que transcurra entre la perforación y la resolución del tratamiento a llevar son esenciales en disminuir la mortalidad.
El manejo apropiado va depender de cada caso en particular, dependiendo principalmente del diagnóstico precoz, las condiciones locales y generales. Se debe preconizar un manejo conservador en los casos que se cumplan los criterios establecidos, para realizarlo de la forma más segura posible.
|
REFERENCIAS
1. Muir AD, White J, McGuigan JA, McManus KG,Graham AN: Treatment and outcomes of oesophageal perforation in a tertiary referral centre. Eur J Cardiothorac Surg 2003; 23:799-804; discussion 804.
2. Ökten I, Cangir AK, Ozdemir N, Kavukcu S, Akay H, Yavuzer S: Management of esophageal perforation. Surg Today 2001;31:36-9.
3. Gupta NM, Kaman L: Personal management of 57 consecutive patients with esophageal perforation. Am J Surg 2004; 187: 58-63.
4. Nazario AM, Rodriguez L, Rojas N, Cisneros C, Piña L: Perforación esofágica traumática en un decenio (1990-1999). MEDISAN 2002; 6: 35-41.
5. Brinster CJ, Singhal S, Lee L, Marshall MB, Kaiser LR, Kucharczuk JC: Evolving options in the management of esophageal perforation. Ann Thorac Surg 2004; 77: 1475-83.
6. Fernández FF, Richter A, Freudenberg S, Wendl K, Manegold BC: Treatment of endoscopic esophageal perforation. Surg Endosc 1999; 13: 962-6.
7. Lawrence DR, Moxon RE, Fountain SW, Ohri SK, Townsend ER: Iatrogenic oesophageal perforations: a clinical review. Ann R Coll Surg Engl 1998; 80: 115-8.
8. Adamek HE, Jakobs R, Dorlars D, Martin WR, Kromer MU, Riemann JF: Management of esophageal perforations after therapeutic upper gastrointestinal endoscopy. Scand J Gastroenterol 1997; 32: 411-4.
9. Jougon J, Delcambre F, MacBride T, Minniti A, Velly JF: Mortality from iatrogenic esophageal perforations is high: experience of 54 treated cases. Ann Chir 2002; 127: 26-31.
10. Eroglu A, Can Kurkcuogu I, Karaoganogu N, Tekinbas C, Yimaz O, Basog M: Esophageal perforation: the importance of early diagnosis and primary repair. Dis Esophagus 2004; 17: 91-4.
11. Bufkin BL, Miller JI Jr, Mansour KA: Esophageal perforation: emphasis on management. Ann Thorac Surg 1996; 61: 1447-51.
12. Amir AI, van Dullemen H, Plukker JT: Selective approach in the treatment of esophageal perforations. Scand J Gastroenterol 2004; 39: 418- 22.
13. Port JL, Kent MS, Korst RJ, Bacchetta M, Altorki NK: Thoracic esophageal perforations: a decade of experience. Ann Thorac Surg 2003; 75: 1071-4.
14. Reeder LB, DeFilippi VJ, Ferguson MK: Current results of therapy for esophageal perforation. Am J Surg 1995; 169: 615-7.
15. Kavic SM, Basson MD. Complications of endoscopy. Am J Surg 2001; 181: 319-32.
16. Kollmar O, Lindemann W, Richter S, Steffen I, Pistorius G, Schilling MK: Boerhaaves syndrome: primary repair vs. esophageal resectioncase reports and meta-analysis of the literature. J Gastrointest Surg 2003; 7: 726-34.
17. Hill AG, Tiu AT, Martin IG: Boerhaaves syndrome: 10 years experience and review of the literature. ANZ J Surg 2003; 73: 1008-10.
18. Soldati G, Di Piero A, Bassani L, Di Vito A, Rossi M: Boerhaave syndrome. A case report and review of the literature. Minerva Chir 2000; 55: 873- 9.
19. Morales-Angulo C, Rodriguez Iglesias J, Mazon Gutierrez A, Rubio Suarez A, Rama J: Diagnosis and treatment of cervical esophageal perforation in adults. Acta Otorrinolaringol Esp 1999; 50: 142-6.
20. Giménez A, franquet T, Erasmus J, Martínez S, Estrada P: Thoracic Complications of Esophageal Disorders. RadioGraphics 2002; 22: 247-58.
21. Sung SW, Park JJ, Kim YT, Kim JH: Surgery in thoracic esophageal perforation: primary repair is feasible. Dis Esophagus 2002; 15: 204-9.
22. Bardaxoglou E, Manganas D, Meunier B, Landen S, Maddern GJ, Campion JP et al: New approach to surgical management of early esophageal thoracic perforation: primary suture repair reinforced with absorbable mesh and fibrin glue. World J Surg 1997; 21: 618-21.
23. Tomaselli F, Maier A, Pinter H, Smolle-Juttner F: Management of iatrogenous esophagus perforation. Thorac Cardiovasc Surg 2002; 50: 168-73.
24. Wang N, Razzouk AJ, Safavi A, Gan K, Van Arsdell GS, Burton PM et al: Delayed primary repair of intrathoracic esophageal perforation: is it safe?. J Thorac Cardiovasc Surg 1996; 111: 114-21; discussion 121-2.
25. Zumbro GL, Anstadt MP, Mawulawde K, Bhimji S, Paliotta MA, Pai G: Surgical management of esophageal perforation: role of esophageal conservation in delayed perforation. Am Surg 2002; 68: 36-40.
26. Nagel M, Konopke R, Wehrmann U, Saeger HD: Management of esophageal perforation. Zentralbl Chir 1999; 124: 489-94.
27. Altorjay A, Kiss J, Voros A, Sziranyi E: The role of esophagectomy in the management of esophageal perforations. Ann Thorac Surg 1998; 65: 1433-6.
28. Slim K, Elbaz V, Pezet D, Chipponi J: Nonsurgical treatment of perforations of the thoracic esophagus. Presse Med 1996; 25: 154-6.
29. Altorjay A, Kiss J, Voros A, Bohak A: Nonoperative management of esophageal perforations. Is it justified?. Ann Surg 1997; 225: 415-21.
30. Segalin A, Bonavina M, Lazzerini M, DeRuberto F, Faranda C, Peracchia A: Endoscopic management of inveterate esophageal perforations and leaks. Surg Endosc 1996; 10: 928-32.
31. White R, Mungatana C, Topazian M: Expandable Stents for Iatrogenic Perforation of Esophageal Malignancies. J Gastrointest Surg 2003; 7: 71520.