
Cuad. Cir. 2006; 20: 79-85
DOI: 10.4206/cuad.cir.2006.v20n1-14
ARTÍCULO DE ACTUALIZACIÓN
Tumores hepáticos benignos
Carlos Cárcamo I 1 y Javier López S. 2
1 Profesor
auxiliar de Cirugía. Instituto de Cirugía. Facultad de Medicina. Universidad
Austral de Chile.
2 Cirujano General. Hospital de Castro. Correspondencia
a: Dr. Carlos Cárcamo I. E-mail: ccarcamo@uach.cl.
RESUMEN
Los tumores hepáticos benignos corresponden a un grupo heterogéneo de lesiones, que carecen de condiciones clínicas de malignidad. La gran mayoría son pequeños y asintomáticos, y son pesquisados en forma incidental. El principal problema clínico es asegurar la naturaleza benigna de esta masa. La primera aproximación diagnóstica se realiza mediante una ecografía. La tomografía computada y resonancia magnética con uso de contrastes vasculares en distintas fases se han desarrollado en forma espectacular, lo que ha permitido obviar en un gran número de casos el diagnóstico histológico. Sin embargo otras lesiones irremediablemente deberán ir a un estudio anatomopatológico. La mayoría de los centros no recomiendan la biopsia percutánea, dado su alto riesgo de complicaciones y pobres resultados. Por lo tanto según las características del estudio se definirá finalmente si el paciente se destina a seguimiento o a una resección quirúrgica. El hemangioma corresponde al tumor hepático benigno más frecuente, seguido por la hiperplasia nodular focal y el adenoma. Los adenomas casi siempre tienen indicación quirúrgica, dado su riesgo de complicación y malignización. En el resto, es planteable la resección frente a la presencia de síntomas, desarrollo de complicaciones y duda diagnóstica. La morbimortalidad quirúrgica que se describe es muy baja.
Palabras claves: Tumor hepático benigno; Nódulo hepático; Resección hepática.
Key words: Benign liver tumor; Hepatic nodules; Hepatic resection.
INTRODUCCIÓN
Los tumores hepáticos benignos corresponden a un grupo heterogéneo de lesiones, cuya característica en común es la ausencia de condiciones clínicas de malignidad. Se pueden originar en cualquier tipo celular presente en el hígado como hepatocitos, tejido mesenquimático y vasos entre otros. Estas lesiones son poco comunes y pueden aparecer a cualquier edad y género; sin embargo algunos muestran predominancia marcada por algún grupo etario y género en particular.
La gran mayoría son pequeños y asintomáticos. Los de mayor tamaño, que corresponden al menor porcentaje, ocasionalmente producen síntomas inespecíficos como dolor en hipocondrio derecho, ictericia obstructiva, fiebre o compresión de órganos vecinos. El riesgo de complicación y malignización es muy bajo, siendo más frecuente en algunos tipos histológicos y en los de mayor tamaño. Habitualmente se identifican por un hallazgo casual en exploraciones abdominales por ecografía o tomografía computarizada (TC); otros durante una cirugía o autopsias.
El principal problema clínico es asegurar la naturaleza benigna de esta lesión descubierta generalmente en forma incidental (incidentalomas). Para enfrentarlo nos basaremos en el escenario clínico, estudio imagenológico y de laboratorio; siempre intentando evitar la biopsia por punción por su alto riesgo de complicaciones y pobres resultados. Según las características del estudio se definirá finalmente si el paciente va a un estudio de seguimiento, biopsia quirúrgica o a una resección tumoral.
Este artículo pretende definir el enfrentamiento de un paciente con una lesión hepática focal orientado hacia los de origen benigno, dar algunos aspectos básicos del estudio imagenológico y caracterizar los tumores hepáticos benignos más frecuentes para su enfrentamiento.
LESIÓN HEPÁTICA FOCAL
La lesión hepática focal corresponde a una formación de contenido sólido o líquido que no forma parte de la anatomía normal del hígado1. Es de naturaleza muy variada y comprende lesiones benignas y malignas (Tabla 1). Su frecuencia diagnóstica en los últimos años ha aumentado, debido al uso creciente de técnicas de imágenes ecográficas en pacientes con sintomatología abdominal. Las características imagenológicas nos darán la primera aproximación si corresponde a una lesión sólida o líquida. Nuestra atención se centrará en las lesiones focales sólidas, en donde habrá que definir su etiología benigna o maligna. La TC y resonancia magnética (RM) con uso de contrastes vasculares en distintas fases (arterial, portal y de equilibrio) se ha desarrollado en forma espectacular, lo que ha permitido obviar en un gran número de tumores el diagnóstico histológico1-5. Sin embargo otras lesiones focales irremediablemente deberán ir a un estudio anatomopatológico.
ESCENARIO CLÍNICO
El conjunto de la patología tumoral hepática, del punto de vista anatomopatológica y de pronóstico, se divide en dos grandes grupos: tumores benignos y malignos. Esta clasificación útil como diagnóstico definitivo de una lesión, no lo es para el acercamiento ni enfrentamiento de un paciente con una lesión hepática focal sólida. Por esto se han desarrollado distintos escenarios clínicos como aproximación diagnóstica2. A partir de los antecedentes clínicos, de laboratorio y forma de identificación se pueden encontrar tres contextos clínicos en los cuales se presente una lesión focal hepática:
1. Nódulo y hepatopatía
crónica.
2. Neoplasia primaria conocida.
3. Lesión incidental o en paciente sano.
Nódulo y hepatopatía crónica: Son pacientes portadores de una hepatopatía crónica conocida, o que se descubre durante el estudio. En nuestro medio el antecedente de alcoholismo sería la causa más frecuente, sin embargo también se debe buscar la presencia de marcadores virales para virus hepatitis B y C, y antecedentes de transfusiones sanguíneas previas entre otros.
El primer diagnóstico a considerar en este grupo es el hepatocarcinoma, pero también se debe descartar los nódulos de regeneración, displásicos, colangiocarcinoma intrahepático y el hemangioma.
 |
Neoplasia primaria conocida: Son pacientes con neoplasias sólidas conocidas. Entre los más frecuentes están los adenocarcinomas de colon, estómago, vesícula, páncreas y pulmón. Se recomienda en caso de no existir el antecedente y si la imagenología sugiere una probable metástasis descartar la existencia de uno de estos tumores.
Obviamente, frente a la presencia de una lesión focal hepática en el contexto de un paciente con una neoplasia primaria conocida, el primer diagnóstico a considerar son las metástasis; sin embargo también se pueden encontrar otros diagnósticos como la esteatosis focal y hemangioma que imagenológicamente pueden parecer a una metástasis.
Lesión incidental o en paciente sano: Son pacientes en que se pesquisa un nódulo hepático en forma incidental, dentro del estudio de otra patología. La mayoría se trata de lesiones pequeñas y asintomáticas. Como se dijo anteriormente con la masificación de la ecografía abdominal estas lesiones han aumentado, llegando según algunas publicaciones a cifras tan altas como un 20% de la población adulta6,7. El diagnóstico diferencial se debe plantear primariamente entre los distintos tipos de tumores hepáticos benignos, siendo la lesión más prevalente el hemangioma, sin embargo en el contexto de una mujer joven o con antecedentes de toma de anticonceptivos orales hay que descartar la hiperplasia nodular focal y el adenoma. Si persiste la duda sobre la naturaleza luego de completar el estudio imagenológico con TC y/o RM, se recomienda la resección quirúrgica dado que no se puede descartar la posibilidad de un hepatocarcinoma bien diferenciado.
ESTUDIO IMAGENOLÓGICO
Desde hace dos décadas la ecografía y TC han emergido como los principales métodos de imagen para el estudio hepático. En los últimos años se ha desarrollado además el uso de contrastes vasculares en distintas fases de la TC y la RM, logrando diagnósticos muy seguros. Con el advenimiento de estos métodos, la cintigrafía y otras alternativas como la arteriografía hepática, han ido perdiendo importancia en el estudio de las lesiones hepáticas focales.
Ecografía: La ecografía corresponde a la primera aproximación ,ya sea de pesquisa o diagnóstica. Esta nos orienta hacia una lesión sólida o quística, ubicación y tamaño. Nos otorga características de ecogenicidad, homo o heterogeneidad; describe los contornos y presencia de cápsula. Todos estos factores orientan a la etiología de la lesión focal. También es posible determinar la vascularización del tumor mediante el uso de doppler color. En los tumores de gran tamaño nos podrá guiar hacia una lesión de aspecto benigno o maligno.
Por otro lado nos puede informar de las características de la vesícula y diámetro de la vía biliar intra y extrahepática, considerando que en nuestro medio un alto porcentaje de las enfermedades malignas se origina a este nivel.
Lamentablemente el gran número de lesiones no presenta un patrón ecográfico típico. Por lo que es necesario en la mayoría de los casos, complementar el estudio con técnicas más avanzadas, sobretodo en lesiones mayores de 1 cm.
Tomografía computada: En la TC la capacidad de detección de las lesiones focales se basa en las diferencias de densidad entre la lesión y el parénquima hepático. Estas diferencias en la mayoría de los casos son muy pequeñas, por lo que es necesario administrar contrastes endovenosos para aumentar la precisión diagnóstica. Con la TC convencional sólo se puede administrar el contraste al parénquima durante la fase portal, lo que permite una detección de lesiones hipovasculares como las metástasis. Sin embargo las lesiones hipervasculares captan igual que el parénquima normal, por lo que se verán isodensas durante esta fase.
Con el advenimiento de la TC helicoidal, se ha podido desarrollar un estudio bifásico. Ésta, gracias a su gran velocidad, nos permite estudiar el hígado sucesivamente en una fase arterial y en fase portal. Esto es lo que se conoce como TC helicoidal bifásica.
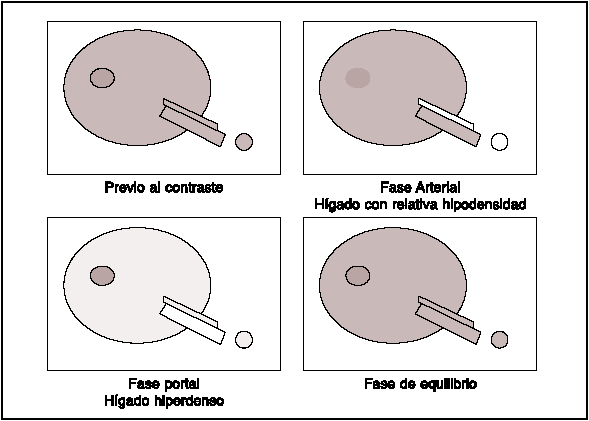
Para comprender los conceptos básicos de este examen hay que recordar el sistema de irrigación hepática. Aproximadamente 4/5 partes de la irrigación proviene del sistema portal y 1/5 del sistema arterial mediante la arteria hepática. Ahora imaginemos la inyección de medio de contraste por vía endovenosa; en 20 segundos llega al sistema arterial, por lo tanto en este lapso el hígado va a tener 1/5 de su irrigación con medio de contraste, permaneciendo con una relativa hipodensidad. Al continuar el estudio a los 60-70 segundos el medio de contraste llega al sistema portal, por lo que en este período toda la vascularización hepática estará con medio de contraste, llegando suficiente cantidad de sangre opacificada a los sinusoides.
En la fase arterial (20 seg) las lesiones hipervascularizadas como el hepatocarcinoma y el hemangioma, captan intensamente el contraste en un hígado que permanece con una relativa hipodensidad. En la fase portal (60-70 seg) se maximiza la detección de lesiones hipovasculares como las metástasis, perdiendo nitidez las lesiones hipervasculares (Figura 1).
Resonancia magnética: Las imágenes otorgadas por la RM agregan ventajas a la caracterización de los tejidos. También se aplican técnicas en distintas secuencias, logrando diferencias de contrastes mejores que en la TC4. La caracterización de los tejidos es mejor, pudiendo diferenciar sus componentes tumorales, tales como sanguíneos, graso, fluidos, etc.
TUMORES HEPÁTICOS BENIGNOS
1. Hemangioma
El hemangioma corresponde al tumor hepático benigno más frecuente, con una prevalencia reportada en series de autopsias que van desde el 1 al 20%1,2,8,9. Es de origen vascular, compuesto de grandes vasos tapizados por células endoteliales maduras incluidas en un estroma fibroso. Afecta predominantemente a mujeres de entre 30 y 50 años, y pueden aumentar durante el embarazo y con la administración de estrógenos exógenos. Suele ser único y de pequeño tamaño. La mayoría son asintomáticos y se detectan en forma incidental. Durante su seguimiento es muy raro de ver crecimiento del tumor, permaneciendo estables en su tamaño. Sin embargo existe un pequeño porcentaje de hemangiomas gigantes (mayor a 5 cms) que pueden producir sintomatología abdominal, tales como náuseas, vómitos y signos de compresión intestinal extrínseca. Rara vez se puede producir rotura y hemorragia. Algunos lo han asociado en forma ocasional a trombopenia, coagulopatías de consumo y microangiopatías8.
El diagnóstico es radiológico. En la ecografía aparecen como lesiones hiperecogénicas, homogéneas, de contornos bien definidos, sin cápsula y redondos, aunque no existe un patrón ecográfico específico1,8,10,11. En la TC se ve como una lesión hipodensa que, tras inyectar contraste, presenta un realce periférico que va aumentando hacia el centro. La RM es de especial valor para las lesiones de menor tamaño (menor a 2 cms); y es fundamental para distinguir el hemangioma atípico de los tumores malignos1,8, se le describe una especificidad de hasta un 100%. La gammagrafía con hematíes marcados con Tc99 puede ser útil en lesiones mayores.
 |
Los hemangiomas asintomáticos no requieren de tratamiento, dado que el índice de complicaciones es muy bajo y con escasa posibilidad de incrementar su tamaño8,9. Grandes estudios de seguimiento a largo plazo, revelan ausencia de crecimiento por sobre el 80% de los pacientes incluidos en las series. La historia natural de los hemangiomas no está totalmente comprendida; de ahí las controversias respecto al tratamiento resectivo v/s conservador, sobre todo en los de tamaño por sobre 5 cms de diámetro. La resección quirúrgica debe ser evaluada en los pacientes con hemangiomas gigantes sintomáticos, sin embargo es importante no atribuir sintomatología de otras patologías a estos tumores. Frente a hemangiomas gigantes asintomáticos se recomienda un seguimiento programado, y lo más importante a considerar para decidir una resección quirúrgica, es evaluar su patrón de crecimiento más que su tamaño al inicio del estudio12. Como técnicas quirúrgicas existen la enucleación y la resección hepática dependiendo de los segmentos comprometidos. Ambas técnicas, en pacientes con una buena función hepática, se consideran seguras actualmente, con una baja morbi-mortalidad quirúrgica. Existen también reportes aislados de trasplante hepático para lesiones muy extensas como en la hemangiomatosis múltiple. El riesgo de una hemorragia espontánea de un hemangioma es bajísimo, con muy pocos casos publicados en la literatura8. Esta complicación se considera una emergencia quirúrgica con un alto riesgo de muerte.
2. Hiperplasia nodular focal
La hiperplasia nodular focal (HNF) corresponde a una proliferación de hepatocitos normales, en respuesta a una malformación arteriovenosa preexistente. Es algo más frecuente que el adenoma, y presenta una prevalencia de un 0,01%1. Afecta a ambos sexos, siendo más común en mujeres jóvenes1,4,13,14. La gran mayoría son asintomáticos, y rara vez pueden producir dolor en el hipocondrio derecho, en relación a hemorragia o necrosis intratumoral. Al igual que en el resto de los tumores hepáticos benignos suele ser un hallazgo incidental. Su tamaño generalmente es menor a 5 cms, pero puede oscilar entre 1 a 20 cms1, y ser múltiple en el 20% de los casos. Relación etiológica con el uso de anticonceptivos orales (ACO) o embarazo no se ha establecido, sin embargo estas dos situaciones pueden favorecer su crecimiento1,5. No se han descrito hemorragias graves ni malignización de estos tumores.
En la ecografía presentan un patrón similar al adenoma, y a otras lesiones tumorales hepáticas, benignas o malignas. En TC con contraste presenta una captación precoz, en tiempo arterial, fugaz, completa y homogénea, a excepción de la zona central que capta el contraste en los cortes tardíos. La RM presenta mejor especificidad que la TC y es la prueba de elección para el diagnóstico de esta entidad. Esta puede establecer el diagnóstico de una HNF en el 70% de los casos1. El resto por su similitud con el adenoma hepático requiere de estudio histológico1. No se recomienda la biopsia percutánea, dado el riesgo de sangrado y bajo rendimiento.
El tratamiento de la HNF es conservador. Se recomienda suspender los ACO, pues pudieran disminuir su tamaño, o al menos evitaría su crecimiento. La cirugía queda reservada en caso de duda diagnóstica1.
3. Adenoma hepatocelular
Los adenomas hepáticos corresponden a una proliferación de hepatocitos sin atipías. Un 90% de los casos se presentan en mujeres jóvenes, sin embargo también se puede presentar en forma casual en hombres15. Su prevalencia es de 0,001%1. Se asocia a ingesta de ACO y con menor frecuencia a agentes anabolizantes androgénicos, aunque debe existir cierta predisposición genética3. El desarrollo muy ocasional en niños, se encuentra asociado con enfermedades congénitas del metabolismo (glucogenosis, tirosinemia). La mayoría se presenta en forma única, pero en un 10 a 20% son múltiples, considerándose una adenomatosis hepática múltiple cuando existen 10 o más15,16. Su crecimiento es hormonodependiente, lo que se demuestra por la regresión tumoral que se ha visto en algunos casos al suspender los ACO.
Su presentación clínica es variable, presentándose muchos de ellos con dolor en el hemiabdomen superior, generalmente debido a hemorragia o a necrosis intratumoral. Rara vez se pueden presentar como hemoperitoneo secundario a rotura del tumor, sobre todo en los mayores de 5 cms y asociado a la no suspensión de ACO1. Es la forma de presentación en un 8 12%15-17. Por otro lado se ha podido demostrar su posible degeneración en carcinoma hepatocelular, hasta en un 4% de los adenomas resecados15.
Su detección puede ser en forma incidental o como resultado del estudio por dolor abdominal alto. Su diagnóstico suele ser difícil, incluso contando con técnicas de imagen avanzada. Ecográficamente suelen ser nódulos isoecogénicos, algo heterogéneos, de contornos bien definidos, aunque no existe un patrón ecográfico típico. En la TC con contraste se ve una captación precoz, homogénea y completa del contraste, sin cicatriz central visible. Sin embargo imagenológicamente pueden variar dependiendo del grado de necrosis y/o hemorragia que eventualmente hayan presentado. El diagnóstico diferencial es con otros tumores hepáticos benignos o malignos. Suele ser difícil diferenciarlo con la HNF y con un hepatocarcinoma bien diferenciado sobre hígado no cirrótico. Se debe realizar estudio histopatológico con la consiguiente demostración de hepatocitos normales o ligeramente atípicos y por supuesto, sin rasgos de malignidad.
Se debe suspender el uso de anticonceptivos orales, y en el caso de no realizar resección, se recomienda evitar el embarazo. En general, el tratamiento del adenoma es quirúrgico, sea o no sintomático, debido al riesgo de hemorragia y malignización1,15,17. La resección hepática, y no así la enucleación, ofrece la posibilidad de eliminar el riesgo de complicaciones y transformación maligna, por lo que es la técnica de elección en muchos centros. En los de pequeño tamaño, no complicados, es seguro el seguimiento cada 6 meses durante 2 años, ya que se han comunicado regresiones espontáneas, al suspender los ACO. Los casos de adenomatosis hepática múltiple son de difícil manejo. Requieren de una decisión individualizada, en donde debe primar el tamaño, cantidad, localizaciones y función hepática, considerando si es posible la resección de todos los tumores, y si no es posible, al menos los que se consideren de mayor riesgo.
4. Hamartoma
Representa el 8% de los tumores pediátricos, y es raro que se presente en la edad adulta3. Predomina su aparición en pacientes del sexo femenino. Es de origen congénito secundario a un defecto en la maduración del mesénquima hepático, o como una respuesta a una injuria isquémica. Corresponde a un tumor solitario bien circunscrito, con un tamaño que puede ir de 5 a 20 cms. El 20% de estos tumores son pediculados. El tratamiento de elección es la resección quirúrgica. La recurrencia y malignización no se ha descrito.
5. Tumores lipomatosos
En este subgrupo se incluyen aquellos tumores de origen lipomatosos, como el angiomiolipoma y lipoma hepático3. Presentan una muy baja prevalencia, y generalmente son asintomáticos y descubiertos en forma incidental. Son de tamaño variable. Pueden asociarse a esclerosis tuberosa. No se ha descrito malignización y sería planteable su resección quirúrgica en los de gran tamaño y sintomáticos.
CIRUGÍA EN TUMORES HEPÁTICOS BENIGNOS
Como hemos dicho anteriormente, con la mejora de métodos diagnósticos y su mayor accesibilidad, el número de pacientes con lesiones hepáticas focales ha aumentado. En el momento de estudiar a un paciente por dolor abdominal y descubrir en forma incidental una lesión hepática focal, nos enfrentamos a un nuevo problema clínico; el de demostrar si las molestias son secundarias a la lesión en sí o a problemas asociados, como colelitiasis, gastritis, colon irritable entre otros. Debido a esto es de vital importancia una adecuada interpretación de la sintomatología. Cuando los tumores hepáticos benignos producen molestias, se debe a necrosis parcial o a hemorragia intralesional, compresión de órganos vecinos o a la presencia de complicaciones como rotura o infección9.
Es difícil generalizar e incluir un manejo para todos estos tumores, sin embargo si se excluyen los adenomas hepáticos, que casi siempre tienen indicación quirúrgica, se pueden establecer algunos criterios para plantear la resección quirúrgica (tabla 2)9.
|
CONCLUSIONES
Los tumores hepáticos benignos son generalmente descubiertos en forma incidental o en el contexto de sintomatología poco específica. El principal problema es asegurar su naturaleza benigna. Estudios imagenológicos bifásicos poseen una muy buena especificidad, teniendo que acudir al estudio histopatológico en muy pocas oportunidades. Las biopsias percutáneas en general no se recomiendan dado su baja efectividad y alto riesgo de complicaciones. El riesgo que un tumor se complique es muy bajo. El de malignización sólo existe en los adenomas, por lo que éstos deben ir casi siempre a la resección. Es planteable la cirugía en el resto de los tumores frente a la presencia de síntomas, complicaciones y duda diagnóstica. Centros con experiencia en cirugía hepática poseen buenos resultados quirúrgicos, con mínima morbimortalidad9,18-20.
REFERENCIAS
1. Pons F, Llovet J.M. Approaching focal liver lesions. Rev Esp Enferm Dig 2004;96:567-77.
2. Valls C, Figueras J, Jaurrieta E. Diagnóstico por imagen del nódulo hepático: una aproximación por escenarios clínicos. Cir Esp 2001;69:490-7.
3. Horton KM, Bluemke DA, Hruban RH, Soyer P, Fishman EK. CT and MR imaging of benign hepatic and biliary tumors. Radiographics 1999; 19:431-51.
4. Hussain SM, Zondervan PE, IJzermans JN, Schalm SW, de Man RA, Krestin GP. Benign versus malignant hepatic nodules: MR imaging findings with pathologic correlation. Radiographics 2002;22:1023-36.
5. Fulcher AS, Sterling RK. Hepatic neoplasms: computed tomography and magnetic resonance features. J Clin Gastroenterol 2002;34:463-71.
6. Saini S: Imaging of the hepatobiliary tract. N Engl J Med 1997;337:1391-2.
7. Karhunen PJ. Benign Hepatic tumours and tumour like conditions in men. J Clin Pathol 1986; 39:183-8.
8. Chawla A, Rewari BB, Agarwal AK. Giant Heamangioma of Liver. JIACM 2003;4:193-5.
9. Mondragon-Sanchez R, Onate-Ocana LF, Ruiz-Molina JM, Bernal-Maldonado R, Garduno-Lopez AL, Meneses-García A. Cirugía en tumores hepáticos benignos. Cir Ciruj 2001;69:123-7.
10. Gandolfi L, Leo P, Solmi L, Vitelli E, Verros G, Colecchia A. Natural history of hepatic haemangiomas: clinical and ultrasound study. Gut. 1991;32:677-80.
11. Benhamou JP. Tumores hepáticos y biliares benignos. En: Rodes, Benhamou, Bircher, eds. Tratado de Hepatología Clínica. 2ª ed. Mason, 2001.1671-7.
12. Al Sebayel MI. Experience with surgical resection of giant hepatic hemangiomas. Ann Saudi Med 2000;20:474-6.
13. Rubin RA, Mitchell DG. Evaluation of the solid hepatic mass. Med Clin North Am 1996;80:907-28.
14. Ko KR, Lee DH, Park JS, Yi BH, Lim JW, Ko YT, et al: Focal nodular hyperplasia with retraction of liver capsule: a case report. Korean J Radiol 2003;4:66-9.
15. Palomo-Sánchez JC, Castro-García A, Alonso Vallejos FJ, Relanzón-Molinero S, Sánchez de la Fuente MF, Caballero-Gómez F, et al: Adenoma hepático. Oncología 2004; 27: 307-10.
16. Reddy KR, Kligerman S, Levi J, Livingstone A, Molina E, Franceschi D, et al: Benign and solid tumors of the liver: relationship to sex, age, size of tumors, and outcome. Am Surg 2001; 67: 173-8.
17 Weimann A, Ringe B, Klempnauer J, Lamesch P, Gratz KF, Prokop M, et al: Benign liver tumors: differential diagnosis and indications for surgery. World J Surg. 1997;21:983-90.
18. Fioole B, Kokke M, van Hillegersberg R, Rinkes IH. Adequate symptom relief justifies hepatic resection for benign disease. BMC Surg 2005;5:7.
19. Alonso-Casado O, Loinaz-Segurola C, Moreno-Gonzalez E, Perez-Saborido B, Rico- Selas P, Gonzalez-Pinto I, et al: Complicaciones de las resecciones hepáticas. Cir Esp 2001; 69:297-303.
20. Fan MH, Chang AE. Resection of liver tumors: technical aspects. Surg Oncol 2002;10:139-52.