Cuad. Cir. 2008; 22: 73-81
DOI: 10.4206/cuad.cir.2008.v22n1-11
ARTÍCULO DE ACTUALIZACIÓN
Fractura de cadera
Sebastián Muńoz G 1, Jorge Lavanderos F 1, Loreto Vilches A 1, Miguel Delgado M 2, Karina Cárcamo H 2, Stephania Passalaqua H 1, Mauricio Guarda M 3
1
Interno de Medicina. Universidad Austral de Chile.
2 Alumno de Medicina. Universidad Austral
de Chile.
3 Profesor adjunto Ortopedia y Traumatología.
Universidad Austral de Chile. Jefe del Servicio de Ortopedia y Traumatología.
Hospital Base Osorno.
Correspondencia a: Sebastián Muńoz G. sebastiangroff@gmail.com.
RESUMEN
Los pacientes que sufren una fractura de cadera, comúnmente se presentan al servicio de urgencias luego de haber sufrido una caída. En la mayoría de los casos son incapaces de caminar y al examinarlos se hace evidente el acortamiento y rotación externa de la extremidad afectada. Con frecuencia tienen dolor en la cadera afectada. En algunos casos, sin embargo, los pacientes con fractura de cadera pueden quejarse solamente de un dolor vago a nivel glúteo, rodillas, muslos o ingle. En ellos puede que no se vea afectada la capacidad para caminar y el estudio radiográfico inicial puede resultar inespecífico; estudios adicionales tales como TC, RM o Cintigrafía pueden ser necesarios para confirmar la presencia de una fractura de cadera. Cuando la fractura de cadera se detecta precozmente, el tratamiento apropiado puede minimizar la morbilidad y mortalidad; además ayuda a prevenir un rápido deterioro de la calidad de vida, que a menudo se asocia con este tipo de dańo.
Palabras claves: Fractura cadera.
Key words: Hip Fracture.
INTRODUCCIÓN
La fractura de cadera es la causa más común de hospitalización en los servicios de urgencia ortopédicos. Esta patología acarrea problemas que van más allá del dańo ortopédico, ocasionando repercusión en áreas tales como medicina interna, rehabilitación, psiquiatría, trabajo social y en la economía de la atención sanitaria.
Los pacientes que sufren de esta patología pueden padecer serias complicaciones, que van desde distintos grados de discapacidad hasta una completa pérdida de su independencia. Aproximadamente el 50% de los pacientes que es independiente antes de haber sufrido una fractura de cadera será incapaz de recuperar su estilo de vida previo; y cerca del 10% será incapaz de retornar a su residencia habitual.
EPIDEMIOLOGÍA
La incidencia de fractura de cadera se incrementa con la edad, ocurriendo el 90% de ellas en mayores de 50 ańos. La edad media de presentación es de 80 ańos y cerca del 80% de los afectados son mujeres (2-3 veces más frecuente en mujeres), en quienes el riesgo anual alcanza el 4% sobre los 85 ańos de edad. Por otra parte, los pacientes institucionalizados tienen una incidencia tres veces mayor de fracturas de cadera que aquellos que viven en la comunidad.
La mayoría de las fracturas son resultado de caídas o tropiezos, sin embargo cerca del 5% no tiene el antecedente de traumatismo. El dańo tiene un origen multifactorial y refleja la tendencia incrementada a caerse, la pérdida de los reflejos protectores y la reducción de la fortaleza ósea.
La tasa de mortalidad a un ańo luego de haber sufrido una fractura de cadera alcanza entre un 15-20%.
Las fracturas más comunes son las de cuello femoral y las pertrocantereas, que representan sobre el 90% del total de las fracturas de cadera.
FACTORES DE RIESGO
Los factores de riesgo para padecer fractura de cadera se exponen en la tabla Nş1.
| •
Historia de fractura de cadera materna |
•
Estatura alta |
La osteoporosis, además de ser un factor de riesgo, es un importante factor contribuyente, debido a que disminuye la resistencia del esqueleto y por lo tanto facilita que ocurra una fractura.
PRESENTACIÓN CLÍNICA
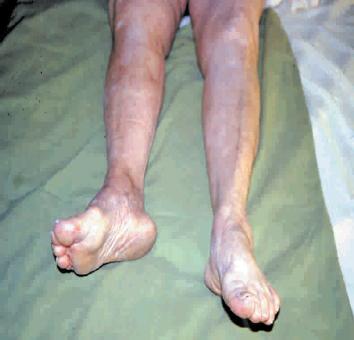
La presentación clínica característica a menudo se da en pacientes de edad avanzada; generalmente de sexo femenino, con un grado variable de demencia y que refiere haber sufrido una caída, golpeándose sobre una de sus caderas. Comúnmente se queja de dolor severo en la cadera afectada y tiene dificultad o imposibilidad para caminar. Al examen físico se encuentra la extremidad afectada acortada y en rotación externa (Figura 1). El paciente suele presentar dolor localizado sobre la cadera y un rango de movilidad limitado para realizar la rotación y flexión tanto pasivas como activas.
 |
FIGURA
1: Paciente afecto de fractura de cadera con extremidad acortada
y en rotación externa. |
En casos excepcionales, un paciente que se ha fracturado la cadera puede presentarse deambulando de manera normal y sólo referir un vago dolor en sus nalgas, rodillas, muslos, ingle o espalda. Estos pacientes con frecuencia no refieren el antecedente de traumatismo, sobre todo cuando padecen algún grado de deterioro cognitivo. Además estos pacientes pueden tener lesiones adicionales, como laceraciones de piel y cuero cabelludo, esguinces, etc. los tienden a enmascarar la patología de cadera y distraen la atención del médico.
DIAGNÓSTICO
El diagnóstico de fractura de cadera puede ser, en la mayoría de los casos, fácilmente establecido a través de una historia clínica detallada, un minucioso examen físico y un estudio radiográfico de la cadera afectada que en general confirma el diagnóstico. Sin embargo existen pacientes que refieren dolor en la cadera luego de sufrir una caída, con subsecuente dificultad para ponerse de pie o caminar y que no presentan alteraciones evidentes en la radiografía (AP y lateral de la pelvis):
• Cerca del 15% de las fracturas de cadera son no desplazadas, y en ellas los cambios radiográficos son mínimos1.
• En alrededor del 1% de los casos la fractura no será visible en la RX simple y por lo tanto se requerirá de un estudio adicional1. En estos pacientes, la fractura de cadera debe ser considerada diagnóstico hasta no demostrar lo contrario.
En casos de duda diagnóstica, se puede solicitar un estudio radiográfico AP con la cadera en rotación interna unos 15-20ş, con la que se obtendrá una imagen óptima del cuello femoral, revelando un rasgo de fractura que no era evidente en la proyección anteroposterior. Si aún el estudio radiográfico no evidencia el rasgo de fractura, pero los hallazgos clínicos apoyan el diagnóstico de fractura de cadera, resulta apropiado un estudio adicional con TC, RM o Cintigrafía con Tc 99m. (Figura 2).
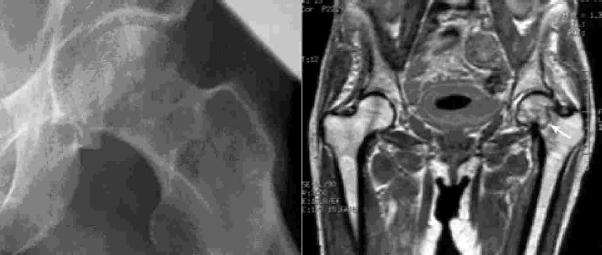 |
FIGURA
2: Imagen radiográfica sin alteración evidente sugerente de fractura.
A su lado imagen de RMN en el mismo paciente, demostrando la concurrencia
de fractura. |
La RM ha demostrado ser una forma certera en la identificación de fracturas que no son evidentes en el estudio radiográfico. Según los estudios realizados con este método, la RM tendría un 100% de sensibilidad para confirmar la presencia de fractura de cadera en aquellos pacientes que tienen estudio radiográfico con hallazgos indeterminados4.
Varios estudios observacionales no randomizados han demostrado que el Cintigrama de cadera con Tc 99m tendría sobre un 98% de sensibilidad para detectar fracturas de cadera cuando el estudio radiográfico resulta negativo2,3. Sin embargo, este método tendría el inconveniente de que el rasgo de fractura puede hacerse evidente recién hasta pasadas 48-72 hrs de ocurrida la fractura.
DIAGNÓSTICO DIFERENCIAL
Debido a que ciertos tipos de fractura de cadera se asocian con un incremento del riesgo de necrosis avascular de la cabeza femoral, el dolor de cadera consecutivo a un traumatismo mayor debe considerarse como fractura de cadera hasta no probar lo contrario.
Como parte del diagnóstico diferencial hay que excluir otro tipo de lesiones del miembro inferior que pueden presentarse con signos y síntomas similares a los ocurridos en la fractura de cadera tales como: fractura de Acetábulo, fractura de la rama púbica, fracturas de stress, fractura de trocanter mayor, bursitis trocantérica e incluso la contusión del tejido adyacente a la cadera.
CLASIFICACIÓN
Las fracturas de cadera se clasifican de acuerdo a diferentes criterios. La más utilizada es la clasificación anatómica, que las divide según la localización del rasgo de fractura. Según este criterio son clasificadas como intracapsulares o extracapsulares. (Figura 3)
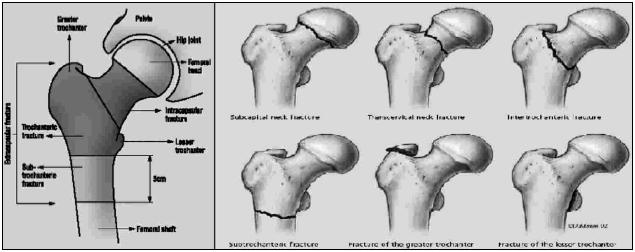 |
| FIGURA 3: Clasificación de los diferentes tipos de fractura de cadera. |
- Las fracturas intracapsulares incluyen:
• Fracturas de la cabeza femoral.
• Subcapitales.
• Transcervicales o medio cervicales.
• Basicervicales.
Las fracturas extracapsulares se dividen en dos subtipos:
•
Intertrocantéricas (Pertrocantéricas).
•
Subtrocantéricas.
La distinción entre fracturas intracapsulares y extracapsulares tiene importancia pronóstica.
La detección precoz de una fractura intracapsular es muy importante, debido a que este tipo de fractura está propensa a complicaciones por dos razones principales: frecuentemente ocurre disrupción del aporte sanguíneo a la cabeza femoral, lo que puede conducir a una necrosis avascular; por otra parte, el fragmento de la fractura es a menudo frágil y proporciona un pobre anclaje para los dispositivos de fijación, esta situación a menudo incrementa la posibilidad de no unión o mal unión. Estos problemas no ocurren en las fracturas extracapsulares5. (Tabla 2)
| COMPLICACIONES |
COMPLICACIONES |
| Necrosis
avascular Cambios degenerativos tardíos Mal unión o no unión |
No
Unión, Mal unión |
Las fracturas del cuello femoral pueden clasificarse adicionalmente de acuerdo a la severidad y al grado de estabilidad utilizando la clasificación de Garden:
• Tipo I: Impactación en valgo de la cabeza
femoral.
• Tipo II: Fractura completa, pero no desplazada.
• Tipo III: Desplazamiento en varo de la cabeza
femoral.
• Tipo IV: Completa pérdida de continuidad entre
ambos fragmentos.
Las fracturas extracapsulares intertrocantéricas pueden ser catalogadas según la clasificación de Tronzo:
• Tipo I: Fractura trocantérica incompleta.
• Tipo II: Fractura de ambos trocánteres sin conminución.
• Tipo
III: Fractura conminuta con desprendimiento del trocánter menor; la punta
inferior del cuello se encuentra dentro de la cavidad medular de la diáfisis
femoral, pared posterior conminuta.
• Tipo
IV: Fractura conminuta con la punta inferior del cuello fuera de la diáfisis,
hacia medial; mayor conminución posterior.
• Tipo
V: Trocantérica con oblicuidad invertida al rasgo de fractura, la diáfisis
está desplazada hacia dentro; (trazo inverso al tipo I).
TRATAMIENTO
1. Objetivos: La meta principal del tratamiento es retornar al paciente a su nivel de funcionalidad previo a la fractura. En la mayoría de los pacientes este objetivo se consigue por medio de cirugía seguida de una movilización precoz, la cual es esencial para evitar las complicaciones asociadas con el reposo prolongado en cama.
2. Tratamiento Ortopédico: Actualmente es muy raro utilizar el tratamiento conservador debido que ofrece pobres resultados y además requiere una estadía hospitalaria prolongada; por ello la mayoría de las fracturas de cadera son tratadas de manera quirúrgica6.
El tratamiento Ortopédico puede plantearse en pacientes institucionalizados con marcada demencia y que experimentan un disconfort mínimo dentro de los primeros días desde ocurrida la fractura. Para tales pacientes, el retornarlos al nivel de funcionalidad previo puede conseguirse sin la cirugía.
El tratamiento conservador de una fractura intracapsular desplazada lleva a una funcionalidad disminuida y dolorosa de la cadera.
Una fractura intracapsular no desplazada puede ser manejada con analgesia y unos pocos días de reposo, seguido de una suave movilización. Sin embargo este esquema terapéutico ofrece un riesgo de desplazamiento subsecuente de la fractura muy elevado.
Las fracturas extracapsulares pueden manejarse con tracción, pero ésta debe mantenerse por uno o dos meses. Los ancianos que típicamente tienen este tipo de fracturas, son gente débil que probablemente no es capaz de soportar esta inmovilización prolongada, la cual puede terminar en pérdida de la movilidad e independencia del paciente.
3. Tratamiento Quirúrgico:
Todo paciente con fractura de cadera requiere una evaluación médica meticulosa para poder identificar cualquier condición de morbilidad que pueda afectar el plan de tratamiento. Los desequilibrios hidroelectrolíticos y los problemas cardiopulmonares (sobre todo la falla cardíaca congestiva) deben corregirse antes de que se realice la cirugía.
En general, la cirugía debe realizarse tan pronto como sea posible, usualmente dentro de las primeras 24-48 horas desde el ingreso. Los intervalos de tiempo prolongados entre el ingreso y la realización de la cirugía incrementan el riesgo de complicaciones y de mortalidad postoperatoria6, a no ser que el retraso de la cirugía sea con el motivo de estabilizar una condición médica aguda, lo que mejoraría sus resultados6. Cualquier retraso en la realización de la cirugía debe ser cuidadosamente considerado, pues el reposo prolongado en cama previo a la cirugía produce incremento de las probabilidades de complicaciones, incluyendo trombosis venosa profunda, complicaciones pulmonares, infecciones urinarias y alteraciones en piel y fanéreos.
El tipo de cirugía a realizar dependerá de las características de la fractura (localización, calidad del hueso, desplazamiento y conminución), de una cuidadosa valoración del paciente (edad, nivel de funcionalidad previo a la fractura y de la capacidad de participar en un programa de rehabilitación) y de la experticia del cirujano.
Los tipos de tratamiento disponibles son:
•
Osteosíntesis del cuello femoral
• Prótesis
de sustitución (parcial o total)
En base a lo anteriormente expuesto, las distintas opciones terapéuticas se utilizan en general según lo expresado en la tabla 3.
| FRACTURAS SUBCAPITALES |
PERSONAS JOVENES |
OSTEOSINTESIS
|
| ADULTOS Y PACIENTES GERIÁTRICOS |
PRÓTESIS
PARCIAL |
|
| FRACTURAS
TRANSCERVICALES Y |
PLACAS DHS, CLAVOS GAMMA, CLAVOS DE ENDER, ETC. |
|
| FRACTURAS SUBTROCANTERICAS |
CLAVOS GAMMA, PLACAS DCS, OTROS TIPOS DE CLAVOS INTRAMEDULARES |
|
Las fracturas que afectan al cuello femoral pueden ser tratadas con fijación interna o por medio de artroplastía primaria, dependiendo de las características del paciente, prefiriéndose la fijación interna para pacientes jóvenes con fracturas no desplazadas o mínimamente desplazadas y la artroplastía para los pacientes mayores de 70 ańos; es sin embargo la artroplastía primaria la que en estos casos ofrece mejores resultados7. (Figura 4).
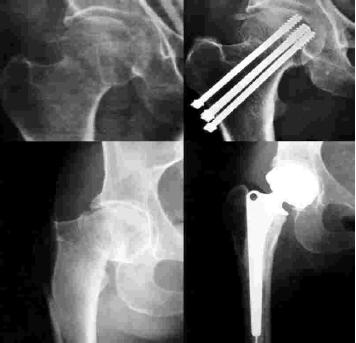 |
FIGURA
4: Tratamiento de fractura de cuello femoral. |
Con respecto al tipo de anestesia a utilizar en estos pacientes, los datos disponibles actualmente sugieren que la anestesia regional sería superior a la anestesia general, pues reduciría la mortalidad postoperatoria de uno a tres meses; reduciría la incidencia de complicaciones tromboembólicas y también la incidencia del estado confusional agudo postoperatorio8.
La utilización de antibióticos (ATB) perioperatorios ha disminuido significativamente la incidencia de infección postoperatoria en los pacientes con fractura de cadera9. La primera dosis de ATB es dada usualmente en la sala operatoria justo antes de iniciar la cirugía. La duración del tratamiento ATB luego de la cirugía es variable y en general refleja la preferencia de cada médico; la mayoría los continúa por 48 hrs. luego de la cirugía, incluso, pese a que hay pocos datos que indiquen que un régimen de 48 hrs sea más efectivo que uno de 24 hrs de duración. Los ATB más utilizados son las cefalosporinas (excepto en aquellos pacientes con alergia a ellas).
MANEJO POSTOPERATORIO
El aspecto más importante del manejo postoperatorio es la movilización precoz, la cual debe comenzar el primer día luego de realizada la cirugía de manera progresiva11.
Idealmente la recuperación postoperatoria debe promover el caminar con carga, con asistencia según sea necesario. Si no puede alcanzarse la fijación estable de la fractura, puede decidirse limitar la carga para disminuir la posibilidad de falla en la fijación.
La prevención de las complicaciones tromboembólicas es crítica luego de una fractura de cadera. Un componente importante de este esfuerzo es lograr la movilización temprana. Los cuidados estándar actuales consisten en la administración de medicación profiláctica. Los regímenes difieren, y todos ellos tienen algún grado de eficacia. La elección del medicamento debe basarse en los datos científicos disponibles, en una cuidadosa valoración de los factores de riesgo específicos de cada paciente y también en las preferencias de cada médico. Diferentes estudios controlados demuestran que la heparina fraccionada, la heparina no fraccionada a dosis ajustadas y los anticoagulantes orales son los métodos más eficaces para reducir la enfermedad tromboembólica. Al analizar en forma comparativa los diferentes métodos, Heparina de bajo peso molecular (HBPM) obtiene los mejores resultados. Por lo anterior, se recomienda en estos pacientes el uso de HBPM como método profiláctico y la duración recomendada de la terapia debiera ser de 35 días12.
RESULTADOS
1. Complicaciones Postoperatorias:
Las complicaciones más frecuentes luego de realizado el tratamiento incluyen:
- Dislocación de la prótesis: el riesgo de dislocación es elevado durante el postoperatorio inicial, pero la incidencia global es baja; el tratamiento generalmente consiste en una reducción cerrada seguida de una limitación temporal de las actividades de rehabilitación6.
- Pérdida de la fijación: menos del 15% de los pacientes que ha experimentado fijación interna del cuello femoral o fracturas intertrocantéreas6.
- Infección: en menos del 5% de los casos6.
- No unión y osteonecrosis: ocurren tardíamente (meses-ańos) y son más comúnmente encontradas luego de la fijación interna de una fractura desplazada de cuello femoral que luego de la fijación interna de una fractura intertrocantérea6.
- Aflojamiento de la prótesis: si es que ocurre suele verse luego de ańos de la cirugía.
2. Mortalidad:
La tasa de mortalidad entre los pacientes ancianos durante el primer ańo luego de haber sufrido la fractura fluctúa entre 14-36%6,13,14.
Los estudios epidemiológicos muestran que la fractura de cadera se asocia con un significativo incremento del riesgo de mortalidad por 6-12 meses luego del dańo6,15. Sin embargo, una vez pasado el primer ańo desde ocurrida la fractura la tasa de mortalidad se iguala a las personas de su misma edad y género que no han sufrido la fractura.
El incremento del riesgo de muerte luego de sufrir la fractura de cadera se asocia con6:
•
Edad avanzada.
• Sexo
masculino.
• Enfermedad
sistémica mal controlada.
• Enfermedad
Psiquiátrica.
• Institucionalización.
• Manejo
quirúrgico antes de estabilizar condiciones médicas.
• Complicaciones
postoperatorias.
3. Recuperación de la Marcha:
El principal componente para la recuperación funcional es el recobrar la capacidad para caminar, pues tiene importantes implicancias para lograr su capacidad de independencia. Cerca del 50-65% de los pacientes con fractura de cadera recuperan su nivel previo de deambulación, el 10-15% no recupera la capacidad para caminar fuera del hogar y cerca del 20% pierde la capacidad de deambular dentro y fuera del hogar6.
4. Retorno Domiciliario:
La capacidad de retornar al hogar luego de sufrir una hospitalización por fractura de cadera es otra importante medida para evaluar el resultado.
La proporción de pacientes que son capaces de retornar al hogar fluctúa entre 40-90% en varios estudios6. Este amplio rango se debe en parte a las diferencias regionales en la disponibilidad de servicios de cuidado domiciliario, la disponibilidad de camas de corta estadía en estaciones de enfermería especializada y del énfasis colocado en retornar a casa.
5. Recuperación de la independencia funcional:
Para conseguir una independencia funcional y regresar al hogar luego de una fractura de cadera, el paciente debe:16
- Recuperar la capacidad para realizar las actividades básicas de la vida diaria, las que incluyen: alimentarse por sí mismo, bańarse, vestirse y ser capaz de usar el bańo.
- Realizar actividades instrumentales de la vida diaria: comprar su comida, preparar sus alimentos, manejar sus finanzas, lavar su ropa, realizar actividades domésticas y ser capaces de utilizar el transporte público. Una proporción sustancial de los pacientes ancianos con fracturas de cadera no recuperan su capacidad para realizar sus actividades básicas o instrumentales de la vida diaria16:
- 33-40% de los pacientes recuperan su capacidad previa para realizar sus actividades básicas de la vida diaria, pero sólo un 14-21% recupera su capacidad para realizar las actividades instrumentales básicas de la vida diaria. La mayoría de las recuperaciones ocurren dentro de los primeros seis meses luego de ocurrida la fractura6,17.
6. żEs posible mejorar los resultados?
Muchos de los factores cruciales involucrados son completamente independientes de la reparación de la fractura y dependen de la condición clínica del paciente previo a la fractura. Sin embargo, una aproximación de cuidado realizada por equipos multidisciplinarios puede resultar en un efectivo camino para mejorar los resultados a corto y largo plazo. Muchos estudios han documentado la eficacia de tales prácticas colectivas6, con menos complicaciones postoperatorias, menor tasa de traslado a unidades de cuidados críticos, mejoría de la deambulación al momento del alta y una menor tasa de envío de pacientes a hogares institucionales.
PREVENCIÓN DE NUEVAS FRACTURAS
La identificación y tratamiento de los factores de riesgo modificables, incluyendo la osteoporosis, son vitales para poder prevenir las fracturas de cadera.
La osteoporosis es probablemente la enfermedad más importante asociada con las fracturas de cadera. Por tanto su prevención resulta crucial para reducir el riesgo de padecerla, especialmente en mujeres postmenopáusicas. El médico general debe mantener un elevado índice de sospecha para detectar la osteoporosis en mujeres postmenopáusicas con factores de riesgo y tratar la enfermedad cuando corresponda.
A pesar de la presencia de factores de riesgo y si no existen contraindicaciones, a todos los pacientes se les debe fomentar el tomar una dosis apropiada de calcio (1000-1500 mg/día) y vitamina D (400-800 UI/día), además de hacer ejercicios para fortalecer la musculatura y obtener un adecuado peso corporal18,19. Otra intervención utilizada destinada a disminuir el riesgo de osteoporosis y las subsecuentes fracturas de cadera incluyen el uso de bifosfonatos o moduladores selectivos de los receptores de estrógeno, abandonar el hábito tabáquico, la moderación del consumo de alcohol, terapia de estabilización de la marcha y el uso de dispositivos de asistencia para prevenir las caídas5,19,20.
Recientemente fue publicado en un estudio doble ciego randomizado y controlado que incluyó 2127 pacientes, que la inyección anual de 5 mg de Zolendronato, dentro de los 90 días próximos a haber sufrido la fractura de cadera y su posterior aplicación anual; disminuiría el riesgo de una nueva fractura, tanto de cadera como en cualquier otra parte del cuerpo. Además disminuye la mortalidad en los pacientes que utilizan el tratamiento, en comparación con aquellos que no lo utilizan. Para alcanzar losmejores resultados, la terapia con Zolendronato debe acompańarse de un tratamiento suplementario con Calcio y Vitamina D21.
Una evaluación multidisciplinaria de la causa de la caída podría reducir el riesgo de fracturas posteriores. Debe buscarse una causa médica que explique la caída, cuando ésta sea el motivo de la fractura (hipotensión ortostática, arritmias, síncope vasovagal, etc.)
Frente a la sospecha de fragilidad ósea pueden realizarse pruebas diagnósticas en busca de su causa, p. ej: malnutrición, bajo peso corporal, alcoholismo, déficit de calcio o vitamina D, tratamiento prolongado con corticoesteroides, insuficiencia renal, enfermedad hepática, hiper-tiroidismo, hiperparatiroidismo e hipogonadismo.
Los reportes sobre los Protectores de Cadera (protectores plásticos o almohadillas de espuma en ropa interior especialmente diseńada), los cuales absorben o difunden la energía de la caída, fueron promisorios, pero los estudios recientes han cuestionado su efectividad1,22.
CONCLUSIONES
En el manejo de las fracturas de cadera, debemos comprender la naturaleza del dańo, el potencial impacto en el nivel de funcionalidad y el impacto secundario en la familia del paciente. El principal objetivo de manejo es retornar al paciente a su nivel de funcionalidad previo a la fractura; que en la mayoría de los pacientes se consigue con el manejo quirúrgico seguido de una movilización temprana.
Un resultado satisfactorio no sólo depende del tratamiento de la fractura, pues la prevención y manejo de las fracturas de cadera incluye un amplio rango de disciplinas.
Debemos reconocer los complejos problemas asociados con las fracturas de cadera y desarrollar planes de tratamiento dirigidos a controlar todos los factores que puedan afectar sus resultados.
La complejidad de cuidados necesarios para las fracturas de cadera convierte a esta condición en una verdadera prueba y marcador de utilidad de integración y efectividad de los cuidados de salud modernos.
REFERENCIAS
1. Parker M, Johansen A. Hip Fracture. BMJ 2006; 333: 27-30.
2. Holder LE, Schwarz C, Wernicke PG, Michael RH. Radionuclide bone imaging in the early detection of fractures of the proximal femur (hip): multifactorial analysis. Radiology 1990; 174: 509-15.
3. Lewis SL, Rees JI, Thomas GV, Williams LA. Pitfalls of bone scintigraphy in suspected hip fractures. Br J Radiol 1991; 64: 403-8.
4. Quinn SF, McCarthy JL. Prospective evaluation of patients with suspected hip fracture and indeterminate radiographs: use of T1-weighted MR images. Radiology 1993; 187: 469-71.
5. Lance C. Brunner, M.D, and Liza Eshilian-Oates, M.D. Hip Fractures in Adults. American Family Physician 2003; 67: 537-42.
6. Zuckerman JD. Hip Fracture. NEJM 1996; 33 (23): 1519-25.
7. Rogmark C, Johnell O. Primary arthroplasty is better than internal fixation of displaced femoral neck fractures: A meta-analysis of 14 randomized studies with 2,289 patients. Acta Orthopaedica 2006; 77(3): 359-367.
8. Parker MJ, Handoll HHG, Griffiths R. Anaesthesia for hip fracture surgery in adults. Cochrane Database of Systematic Reviews 2004, Issue 4. Art. No.: CD000521. DOI: 10.1002/14651858.CD000521.pub2.
9. Hedstrom SA, Lidgren L, Sernbo I, Torholm C, Onnerfalt R. Cefuroxime prophylaxis in trochanteric hip fracture operations. Acta Orthop Scand 1987; 58: 361-4.
10. Tengve B, Kjellander J. Antibiotic prophylaxis in operations on trochanteric femoral fractures. J Bone Joint Surg Am 1978; 60: 97-9.
11. Koval KJ, Skovron ML, Aharonoff GB, Meadows SE, Zuckerman JD. Ambulatory ability after hip fracture: a prospective study in geriatric patients. Clin Orthop 1995; 310: 150-9.
12. Sánchez A. Profilaxis de la enfermedad tomboembólica venosa. Cuad. Cir. 2000; 14: 44-54.
13. Kenzora JE, McCarthy RE, Lowell JD, Sledge CB. Hip fracture mortality: relation to age, treatment, preoperative illness, time of surgery, and complications. Clin Orthop 1984; 186: 45-56.
14. Sexson SB, Lehne JT. Factors affecting hip fracture mortality. J Orthop Trauma 1987; 1: 298-305.
15. Cummings SR, Kelsey JL, Nevitt MC, O’Dowd KJ. Epidemiology of osteoporosis and osteoporotic fractures. Epidemiol Rev 1985; 7: 178-208.
16. Magaziner J, Simonsick EM, Kashner TM, Hebel JR, Kenzora JE. Predictors of functional recovery one year following hospital discharge for hip fracture: a prospective study. J Gerontol 1990; 45: M101-M107.
17. Ceder L, Thorngren KG, Wallden B. Prognostic indicators and early home rehabilitation in elderly patients with hip fractures. Clin Orthop 1980; 152: 173-84.
18. Genant HK, Cooper C, Poor G, Reid I, Ehrlich G, Kanis J, et al. Interim report and recommendations of the World Health Organization Task-Force for Osteoporosis. Osteoporos Int 1999; 10: 259-64.
19. Osteoporosis prevention, diagnosis, and therapy. NIH Consens Statement 2000; 17: 1-45.
20. Reducing falls and resulting hip fractures among older women. MMWR Recomm Rep 2000; 49(RR-2): 1-12.
21. Lyles KW, Colón-Emeric CS, Magaziner JS, et al. Zoledronic Acid and Clinical Fractures and Mortality after Hip Fracture. NEJM 2007; 357(18): 1799-809.
22. Parker MJ, Gillespie L, Gillespie W. Hip protectors for preventing hip fractures in the elderly: the evolution of a systematic review of randomised controlled trials. BMJ 2006; 332: 571-3.